سردردها یکی از شایعترین شکایات در دنیای پزشکی هستند، اما همه سردردها ماهیت یکسانی ندارند. در میان انواع مختلف دردهای کرانیال (جمجمهای)، نورالژی اکسیپیتال (Occipital Neuralgia) یکی از پیچیدهترین و در عین حال آزاردهندهترین اختلالات عصبی است که اغلب با میگرن یا سردردهای تنشی اشتباه گرفته میشود. این عارضه که ناشی از التهاب، آسیب یا فشردگی اعصاب اکسیپیتال (پسسری) است، میتواند دردی تیز، شوکمانند و تیرکشنده را در قاعده جمجمه ایجاد کند که تا پوست سر و حتی پشت چشم انتشار مییابد. شناخت دقیق پاتوفیزیولوژی این بیماری برای انتخاب روش درمان صحیح، حیاتی است.
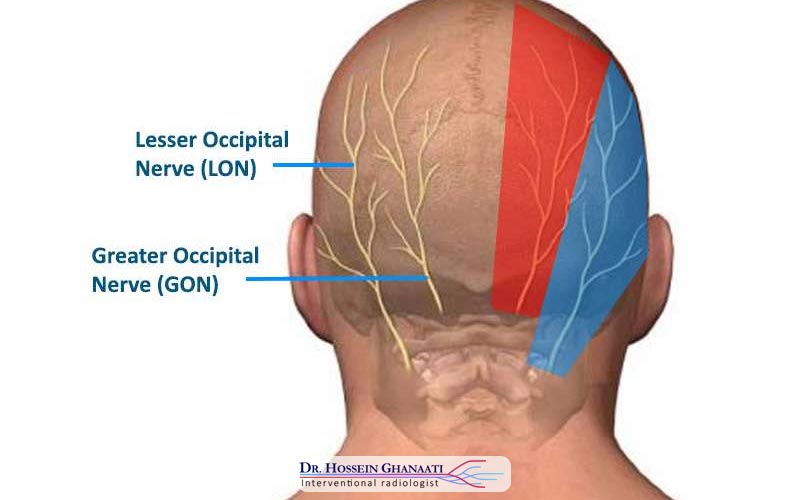
درک مکانیسم این درد نیازمند آشنایی با آناتومی پیچیده گردن و اعصاب محیطی است. اعصاب اکسیپیتال بزرگ و کوچک که از شاخههای پشتی اعصاب نخاعی گردنی (C2 و C3) منشأ میگیرند، وظیفه حسدهی به بخش عمدهای از پوست سر را بر عهده دارند. زمانی که این اعصاب در مسیر خود از بین عضلات سفت گردن عبور میکنند یا تحت فشار مهرههای دژنره شده قرار میگیرند، سیگنالهای درد شدید را به مغز مخابره میکنند. تفاوت اصلی این درد با سایر سردردها در ماهیت الکتریکی و مسیر مشخص آن است که اغلب یکطرفه بوده و با لمس ناحیه حساس (Trigger Point) تشدید میشود.
هدف از نگارش این مقاله، ارائه یک مرجع کامل علمی برای بیماران و پژوهشگران است تا با عبور از اطلاعات سطحی، به درکی عمیق از اتیولوژی، روشهای نوین تشخیص و طیف وسیعی از درمانها از دارودرمانی تا مداخلات پیشرفته رادیولوژی دست یابند. ما در این نوشتار نه تنها به مدیریت درد میپردازیم، بلکه تکنولوژیهای نوینی که در کلینیکهای درد و رادیولوژی مداخلهای برای رفع فشارهای عصبی استفاده میشود را بررسی خواهیم کرد.
فهرست محتوا
آناتومی اعصاب اکسیپیتال و پاتوفیزیولوژی درد
عصب اکسیپیتال بزرگ که شایعترین منشأ این نوع سردرد است، از شاخه خلفی عصب نخاعی دوم گردنی (C2) نشأت میگیرد. این عصب مسیری طولانی و پر پیچ و خم را طی میکند؛ ابتدا از عمق گردن بالا میآید، دور عضله مایل پایینی سر (Obliquus capitis inferior) میپیچد و سپس با عبور از میان عضله نیمخاری (Semispinalis capitis)، به زیر پوست سر در ناحیه پسسری میرسد. همین مسیر پرچالش و عبور از میان بافتهای عضلانی متراکم، این عصب را مستعد “گیرافتادگی” (Entrapment) میکند.
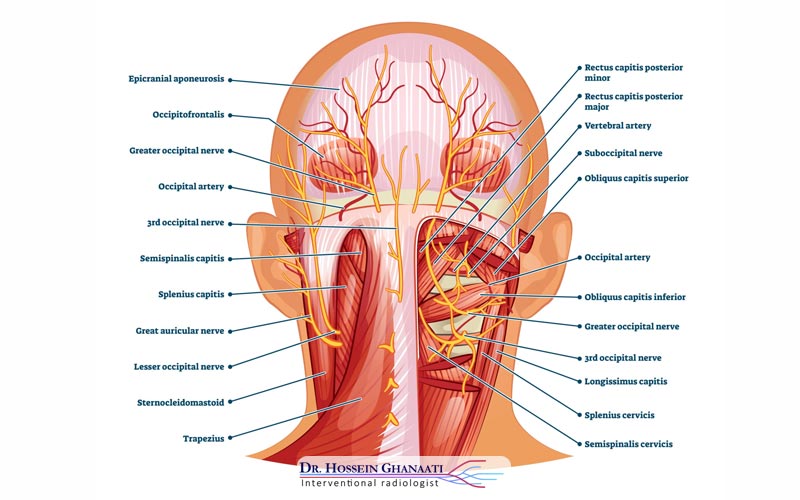
پاتوفیزیولوژی: مکانیسم اصلی درد در نورالژی اکسیپیتال، معمولاً تحریک مزمن یا فشردگی عصب است. این فشردگی میتواند منجر به “دمیلیناسیون” (Demyelination) یا از بین رفتن غلاف میلین محافظ عصب شود. وقتی عایق عصب آسیب میبیند، پدیدهای به نام “انتقال افپتیک” (Ephaptic transmission) رخ میدهد؛ یعنی سیگنالهای عصبی به صورت اشتباهی بین رشتههای عصبی پرش میکنند و یک لمس ساده یا حرکت گردن به صورت یک شوک الکتریکی دردناک تفسیر میشود.
اتیولوژی و علل زمینهای بروز نورالژی اکسیپیتال
شناسایی علت ریشهای، کلید درمان موفق است. نورالژی اکسیپیتال به ندرت یک بیماری اولیه است و اغلب ثانویه به یک اختلال ساختاری یا سیستمیک رخ میدهد. علل را میتوان به دستههای زیر تقسیم کرد:
- گیرافتادگی عضلانی: شایعترین علت، اسپاسم مزمن عضلات گردن (مانند تراپزیوس یا استرنوکلیدوماستوئید) است که عصب را تحت فشار قرار میدهد. وضعیت بدنی نامناسب (Forward Head Posture) ناشی از کار زیاد با کامپیوتر یا موبایل، نقش پررنگی در این زمینه دارد.
- پاتولوژیهای ستون فقرات گردنی: آرتروز مفاصل فاست (Facet Joints) در مهرههای C1-C2 یا C2-C3 میتواند مستقیماً ریشه عصب را تحریک کند.
- تروما و آسیب شلاقی (Whiplash): تصادفات رانندگی که باعث حرکت ناگهانی گردن میشوند، میتوانند منجر به کشیدگی یا آسیب مستقیم به اعصاب اکسیپیتال شوند.
- تومورها و ضایعات فضاگیر: اگرچه نادر است، اما وجود تومورهای خوشخیم یا بدخیم در ناحیه گردن میتواند به اعصاب فشار وارد کند. در موارد بسیار خاص که تودههای سطحی یا عمقی بافت نرم باعث این فشار میشوند، تکنیکهای پیشرفتهای مانند الکتروشیمی درمانی ممکن است برای مدیریت توده و آزادسازی عصب مورد بررسی قرار گیرند، هرچند کاربرد اصلی این روش در انکولوژی است.
- دیابت و نقرس: بیماریهای متابولیک که باعث نوروپاتی محیطی میشوند، میتوانند اعصاب اکسیپیتال را نیز درگیر کنند.
تظاهرات بالینی و الگوهای درد: چگونه تشخیص دهیم؟
تشخیص نورالژی اکسیپیتال اغلب چالشبرانگیز است زیرا علائم آن با میگرن همپوشانی دارد. با این حال، الگوی درد در این بیماری ویژگیهای منحصر به فردی دارد:
- نوع درد: درد معمولاً به صورت “تیرکشنده”، “سوزشی”، “خنجری” یا شبیه به “شوک الکتریکی” توصیف میشود. بر خلاف سردردهای تنشی که درد مبهم و فشارنده دارند، این درد تیز و ناگهانی است.
- مسیر انتشار: درد از محل اتصال گردن به جمجمه (Occiput) شروع شده و به سمت بالا و جلو تا فرق سر (Vertex) حرکت میکند. گاهی درد به پشت گوش یا حتی پشت چشم همان سمت نیز تیر میکشد.
- یکطرفه بودن: در اکثر موارد (حدود ۸۵٪)، درد تنها در یک سمت سر احساس میشود، اگرچه موارد دوطرفه نیز وجود دارد.
- حساسیت پوست سر (Allodynia): یکی از نشانههای بارز، دردناک شدن پوست سر است؛ به طوری که حتی شانه کردن موها یا گذاشتن سر روی بالش میتواند غیرقابل تحمل باشد.
- محدودیت حرکتی: بیمار ممکن است به دلیل درد، تمایلی به چرخاندن گردن نداشته باشد.
تفاوت با میگرن: اگرچه نورالژی اکسیپیتال هم میتواند باعث حساسیت به نور (فتوفوبیا) شود، اما معمولاً با تهوع و استفراغ شدید که در میگرن کلاسیک دیده میشود، همراه نیست. مهمتر از همه، پاسخ دهی سریع به بلوک عصبی (تزریق بی حسی) تشخیص نورالژی را قطعی میکند، در حالی که میگرن به این سرعت پاسخ نمیدهد.
روشهای تشخیصی مدرن و تصویربرداری پزشکی
تشخیص نورالژی اکسیپیتال اساساً بالینی است، اما استفاده از تکنولوژیهای تصویربرداری برای رد سایر علل خطرناک (مانند تومور نخاعی یا فتق دیسک) و تایید تشخیص ضروری است.
- معاینه فیزیکی و مانور تینل (Tinel’s Sign): پزشک با ضربه زدن ملایم روی مسیر عصب اکسیپیتال بزرگ، بررسی میکند که آیا حس شوک یا گزگز ایجاد میشود یا خیر.
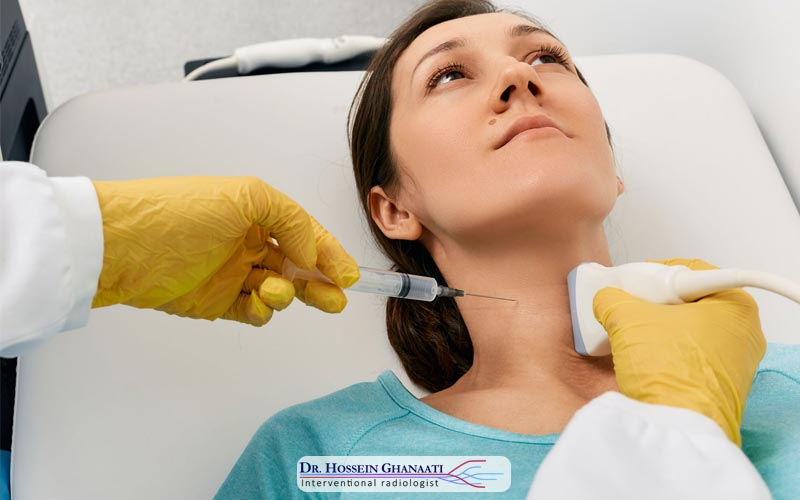
- بلوک عصبی تشخیصی (Diagnostic Nerve Block): این استاندارد طلایی تشخیص است. پزشک مقدار کمی داروی بیحسی موضعی (مانند لیدوکائین) را در محل عصب تزریق میکند. اگر درد بیمار ظرف چند دقیقه کاملاً از بین رفت، تشخیص نورالژی اکسیپیتال قطعی است.
- MRI ستون فقرات گردنی: برای بررسی دقیق بافتهای نرم، دیسکها و طناب نخاعی استفاده میشود. MRI میتواند گیرافتادگی عصب توسط عروق یا تومورها را نشان دهد.
- CT اسکن: بیشتر برای بررسی ساختارهای استخوانی کاربرد دارد. در بیماران مسن که مشکوک به شکستگیهای ریز ناشی از پوکی استخوان یا تغییرات دژنراتیو شدید هستند، سیتی اسکن کمککننده است.
استراتژیهای درمان غیرتهاجم و دارویی
درمان معمولاً پلهای است و از روشهای ساده شروع میشود. هدف اولیه، کاهش التهاب و شل کردن عضلاتی است که عصب را تحت فشار قرار دادهاند.
- گرما درمانی و فیزیوتراپی: استفاده از کمپرس گرم روی قاعده گردن میتواند اسپاسم عضلانی را کاهش دهد. ماساژ درمانی تخصصی و تکنیکهای دستی (Manual Therapy) نیز برای آزادسازی بافتهای نرم اطراف عصب موثرند.
- دارودرمانی:
- ضدالتهابها (NSAIDs): مانند ناپروکسن یا ایبوپروفن برای کاهش تورم اطراف عصب.
- شلکننده های عضلانی: مانند تیزانیدین یا باکلوفن برای کاهش فشار عضلانی.
- داروهای ضد تشنج: داروهایی مانند گاباپنتین و پره گابالین که فعالیت الکتریکی غیرطبیعی اعصاب را سرکوب میکنند و برای دردهای نوروپاتیک خط اول درمان هستند.
- ضد افسردگیهای سه حلقهای: مانند آمیتریپتیلین که در دوزهای پایین اثرات ضد درد قوی دارند.
رادیولوژی مداخلهای و بلوکهای عصبی: خط اول درمانهای پیشرفته
زمانی که درمانهای دارویی پاسخگو نیستند، تکنیکهای رادیولوژی مداخلهای (Interventional Radiology) وارد عمل میشوند. این روشها کمتهاجمی بوده و تحت هدایت تصویربرداری (مانند سونوگرافی یا فلوروسکوپی) با دقت میلیمتری انجام میشوند.
بلوک استروئیدی: تزریق ترکیبی از کورتیکواستروئید (ضد التهاب قوی) و بیحسی موضعی در اطراف عصب اکسیپیتال میتواند التهاب را برای هفتهها یا ماهها سرکوب کند. هدایت سونوگرافی در این روش بسیار مهم است تا از تزریق تصادفی در عروق جلوگیری شود.
تزریق سم بوتولینوم (بوتاکس): در مواردی که اسپاسم شدید عضلات گردن عامل اصلی فشار بر عصب است، تزریق بوتاکس میتواند با فلج موقت عضلات، فشار را از روی عصب بردارد و درد را کاهش دهد.

درمانهای ابلیشن (Ablation) و تکنولوژیهای نوین حرارتی
اگر بلوکهای عصبی موقت موثر بودند اما درد عود کرد، پزشکان به سراغ روشهای طولانیمدتتر مانند “ابلیشن” یا تخریب کنترلشده سیگنال درد میروند. در اینجا تکنولوژی نقش کلیدی ایفا میکند.
ابلیشن با فرکانس رادیویی (RFA): در این روش، یک سوزن خاص تحت هدایت تصویربرداری کنار عصب قرار میگیرد و امواج رادیویی گرمایی تولید میکنند که توانایی انتقال درد توسط عصب را مختل میکند. این روش بسیار شبیه به سایر تکنولوژیهای ابلیشن حرارتی است. برای مثال، تکنیک مایکروویو ابلیشن نیز بر پایه ایجاد حرارت برای از بین بردن بافتهای هدف (معمولاً تومورها) استوار است. اگرچه مایکروویو ابلیشن بیشتر برای تودههای بافتی استفاده میشود و RFA استاندارد طلایی برای اعصاب است، اما هر دو از اصول فیزیک حرارتی برای درمانهای کمتهاجمی بهره میبرند.
پالس رادیوفرکوئنسی (Pulsed RFA): یک نسخه پیشرفتهتر از RFA است که به جای تخریب حرارتی عصب، با ایجاد میدانهای الکترومغناطیسی پالسی، عصب را “تنظیم مجدد” (Neuromodulation) میکند. این روش آسیب بافتی کمتری دارد و برای اعصاب حسی مانند اکسیپیتال ایمنتر است.
لیزر درمانی پرتوان و کمتوان: استفاده از لیزر برای ترمیم اعصاب آسیبدیده و کاهش التهاب رو به گسترش است. تکنولوژی لیزر در پزشکی مدرن کاربردهای وسیعی دارد؛ از ترمیم بافتهای عصبی گرفته تا درمانهای ساختاری بزرگ. به عنوان مثال، دقت و قدرت لیزر به قدری پیشرفت کرده است که امروزه درمان فیبروم رحمی با لیزر نیز به عنوان یک روش کمتهاجمی جایگزین جراحیهای سنگین شده است. این نشاندهنده پتانسیل بالای ابزارهای نوری و حرارتی در درمان طیف وسیعی از بیماریها از دردهای عصبی تا تودههای احشایی است.
نقش جراحی و مدیریت ساختاری ستون فقرات در موارد مقاوم
در درصد کمی از بیماران که به هیچیک از درمانهای فوق پاسخ نمیدهند، گزینههای جراحی مطرح میشود.
جراحی رفع فشار (Decompression Surgery): در این عمل، جراح بافتهای همبند یا عروقی را که روی عصب فشار میآورند آزاد میکند.
تحریککننده عصب اکسیپیتال (Occipital Nerve Stimulation): مشابه باتری قلب، دستگاهی زیر پوست کاشته میشود که پالسهای الکتریکی ضعیفی به عصب میفرستد و احساس درد را با یک حس گزگز ملایم جایگزین میکند.
مدیریت شکستگیهای مهرهای: گاهی اوقات ریشه درد نه در بافت نرم، بلکه در استخوان است. در بیماران مسن مبتلا به پوکی استخوان، شکستگیهای فشاری مهرههای بالای گردن میتواند باعث ناپایداری و فشار بر ریشههای عصبی C2 و C3 شود. در این موارد، تکنیکهای تقویت مهره مانند ورتبروپلاستی یا تزریق سیمان به ستون فقرات میتواند راهگشا باشد. این پروسه که طی آن سیمان مخصوص پزشکی به داخل بدنه مهره شکسته تزریق میشود، علاوه بر تسکین درد استخوانی، با بازگرداندن ارتفاع مهره، فشار را از روی ریشههای عصبی نیز برمیدارد و میتواند به بهبود علائم نورالژی ثانویه کمک کند.
جمعبندی نهایی
نورالژی اکسیپیتال اگرچه بیماری کشندهای نیست، اما میتواند کیفیت زندگی فرد را به شدت تحت تأثیر قرار دهد و او را از فعالیتهای روزمره بازدارد. تشخیص صحیح این بیماری، نقطه عطف مسیر درمان است، چرا که بسیاری از بیماران سالها با تشخیص اشتباه میگرن، داروهای نامناسب مصرف میکنند. همانطور که در این مقاله بررسی شد، علم پزشکی مدرن طیف وسیعی از راهکارها را پیش روی بیماران قرار داده است؛ از اصلاح سبک زندگی و فیزیوتراپی گرفته تا استفاده از تکنولوژیهای پیشرفتهای مانند امواج رادیویی (RFA) و مدولاسیون عصبی.

نکته حائز اهمیت این است که درمان درد همیشه باید به صورت چندوجهی باشد. تکیه صرف بر مسکنها راهحل پایداری نیست. با بهرهگیری از تکنیکهای رادیولوژی مداخلهای کمتهاجمی، میتوان منشأ درد را مستقیماً هدف قرار داد و با کمترین عوارض جانبی، به نتایج درمانی بلندمدت دست یافت.
اگر شما یا اطرافیانتان از دردهای مزمن پشت سر رنج میبرید که با درمانهای معمول بهبود نمییابند، مشاوره با یک متخصص درد یا رادیولوژیست مداخلهای (Interventional Radiologist) میتواند افقهای جدیدی از درمان را برای شما روشن کند. به یاد داشته باشید که زندگی بدون درد، حق شماست و تکنولوژیهای امروز دستیابی به این هدف را بیش از هر زمان دیگری ممکن ساختهاند.

دکتر حسین قناعتی، متخصص رادیولوژی با سابقه طولانی در زمینه تصویربرداری پزشکی، یکی از پزشکان برجسته در این حوزه به شمار میآیند. ایشان با بهرهگیری از دانش و تجربهی گسترده خود، خدمات تشخیصی دقیقی را به بیماران ارائه میدهند. دکتر قناعتی علاوه بر فعالیت بالینی، به پژوهش و آموزش در زمینه رادیولوژی نیز مشغول هستند و مقالات و ترجمههای متعددی در این زمینه به چاپ رساندهاند.
سوالات متداول
آیا نورالژی اکسیپیتال درمان قطعی دارد؟
در بسیاری از موارد، بله. اگر علت زمینهای مانند اسپاسم عضلانی یا التهاب باشد، با درمانهای فیزیوتراپی و دارویی کاملاً بهبود مییابد. در موارد مزمن، روشهایی مانند ابلیشن با امواج رادیویی (RFA) میتواند تسکین درد طولانیمدت (چند ماه تا چند سال) ایجاد کند و در صورت عود، قابل تکرار است.
چگونه تفاوت بین نورالژی اکسیپیتال و میگرن را متوجه شوم؟
درد نورالژی اکسیپیتال معمولاً با لمس ناحیه پشت سر و گردن به شدت تحریک میشود (تیر میکشد) و ماهیت الکتریکی دارد. همچنین تهوع و استفراغ در آن کمتر از میگرن شایع است. پاسخ سریع و چشمگیر به بلوک عصبی (بیحسی موضعی) قویترین نشانه برای افتراق این دو بیماری است.
آیا روش آر اف (RFA) برای درمان این بیماری خطرناک است؟
خیر، ابلیشن با فرکانس رادیویی یک روش کمتهاجمی و ایمن است که تحت هدایت تصویربرداری دقیق انجام میشود. عوارض جانبی آن نادر و شامل کبودی یا درد موقت در محل تزریق است. چون این روش روی اعصاب محیطی انجام میشود، خطر آسیب به نخاع یا مغز در آن بسیار ناچیز است.
وضعیت خوابیدن چه تاثیری بر نورالژی اکسیپیتال دارد؟
بالشهای خیلی بلند یا خیلی سفت میتوانند باعث خم شدن غیرطبیعی گردن و فشار بر اعصاب اکسیپیتال شوند. توصیه میشود از بالشهای طبی هوشمند یا ارتوپدیک استفاده کنید که انحنای طبیعی گردن را حفظ کرده و از کشیدگی عضلات و اعصاب در طول شب جلوگیری میکنند.
برای درمان نورالژی اکسیپیتال باید به چه متخصصی مراجعه کنم؟
شما میتوانید به متخصص مغز و اعصاب (نورولوژیست)، متخصص درد (Pain Specialist) یا متخصص رادیولوژی مداخلهای مراجعه کنید. متخصصین اینترونشنال رادیولوژی به دلیل تسلط بر هدایت تصویربرداری، بهترین گزینه برای انجام دقیق بلوکهای عصبی و ابلیشن هستند.