دوران بارداری، فصلی پر از امید، انتظار و البته نگرانیهای طبیعی برای سلامت جنین است. والدین همواره به دنبال اطمینان از رشد و تکامل سالم فرزند خود هستند و در این مسیر، گاهی اوقات نیاز به بررسیهای دقیقتری برای شناسایی زودهنگام هرگونه اختلال ژنتیکی یا کروموزومی پیش میآید. در گذشته، روشهای تشخیصی پیش از تولد محدودتر و اغلب با خطرات بیشتری همراه بودند، اما با پیشرفتهای چشمگیر در علم پزشکی، ابزارهای دقیقتری برای بررسی سلامت ژنتیکی جنین در دسترس قرار گرفته است.
یکی از این روشهای پیشرفته و حیاتی، “نمونه برداری از پرزهای جفتی” یا به اختصار CVS (Chorionic Villus Sampling) است. این تکنیک تشخیصی، که در مراحل اولیه بارداری انجام میشود، به پزشکان اجازه میدهد تا با بررسی مستقیم نمونهای از جفت، اطلاعات ارزشمندی در مورد وضعیت ژنتیکی جنین به دست آورند. این اطلاعات میتواند شامل تشخیص سندرم داون، فیبروز سیستیک، تالاسمی و سایر اختلالات کروموزومی و ژنتیکی باشد، که به والدین و پزشک کمک میکند تا تصمیمات آگاهانهای در مورد ادامه بارداری و مدیریتهای پزشکی احتمالی اتخاذ کنند.
فهرست محتوا
نمونه برداری از پرزهای جفتی، با دقت بالا و سرعت در ارائه نتایج، به یکی از ابزارهای مهم در تشخیص پیش از تولد تبدیل شده است. این مقاله به طور جامع به بررسی تمامی جوانب این روش میپردازد؛ از زمان مناسب انجام آن و نحوه اجرا گرفته تا مزایا، عوارض جانبی احتمالی و مراقبتهای پس از آن. با کسب آگاهی کامل در مورد نمونه برداری از پرزهای جفتی، شما میتوانید با دیدی بازتر و اطمینان بیشتری برای انتخاب این گزینه تشخیصی مهم تصمیمگیری کنید و گامی در جهت حفظ سلامت فرزند دلبندتان بردارید.
نمونه برداری از پرزهای جفتی (CVS) چیست؟
نمونه برداری از پرزهای جفتی (Chorionic Villus Sampling – CVS) یک روش تشخیصی پیش از تولد است که برای شناسایی اختلالات کروموزومی و ژنتیکی در جنین مورد استفاده قرار میگیرد. این روش شامل برداشتن یک نمونه کوچک از بافت پرزهای جفتی است. پرزهای جفتی، زوائد انگشتمانندی هستند که بخشی از جفت را تشکیل میدهند و دارای منشاء ژنتیکی یکسان با جنین هستند. بنابراین، با تجزیه و تحلیل ژنتیکی این سلولها، میتوان اطلاعات دقیقی در مورد وضعیت ژنتیکی جنین به دست آورد.

نمونه برداری از پرزهای جفتی معمولاً در اوایل بارداری، بین هفتههای 10 تا 13 بارداری انجام میشود. این زمانبندی زودهنگام یکی از مزایای اصلی CVS نسبت به سایر روشها مانند آمنیوسنتز است، زیرا نتایج زودتر در دسترس قرار میگیرند و در صورت تشخیص ناهنجاری، تصمیمگیریهای بعدی را برای والدین آسانتر میکند. این روش میتواند طیف وسیعی از اختلالات ژنتیکی را تشخیص دهد، از جمله سندرم داون، سندرم ادواردز، سندرم پاتو، فیبروز سیستیک، بیماری هانتینگتون، و تالاسمی.
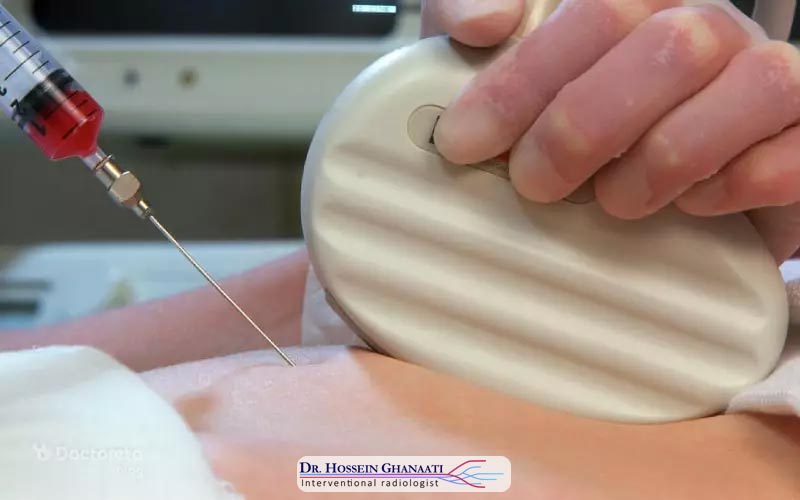
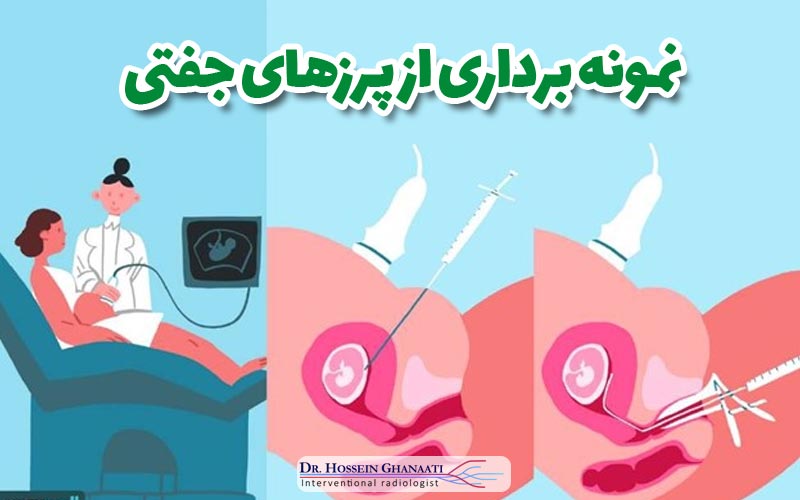
روش انجام نمونه برداری از پرزهای جفتی به دو صورت ممکن است: ترانسابدومینال (از طریق شکم) یا ترانسسرویکال (از طریق دهانه رحم). انتخاب روش بستگی به محل قرارگیری جفت و صلاحدید پزشک دارد. در هر دو روش، پزشک با هدایت سونوگرافی، سوزن یا کاتتر را به دقت به سمت جفت هدایت میکند تا نمونه کوچکی از پرزها را برداشت کند. این نمونه سپس برای تجزیه و تحلیل به آزمایشگاه ژنتیک ارسال میشود.
تفاوت CVS با آمنیوسنتز
در حوزه تشخیصهای پیش از تولد، دو روش اصلی تهاجمی برای بررسی سلامت ژنتیکی جنین وجود دارد: نمونه برداری از پرزهای جفتی (CVS) و آمنیوسنتز (Amniocentesis). اگرچه هر دو روش به هدف مشابهی انجام میشوند، اما تفاوتهای کلیدی در زمان انجام، روش نمونهبرداری و برخی خطرات احتمالی دارند. اصلیترین تفاوت در زمان انجام است؛ CVS معمولاً بین هفتههای 10 تا 13 بارداری انجام میشود، در حالی که آمنیوسنتز معمولاً پس از هفته 15 بارداری (اغلب بین هفتههای 15 تا 20) صورت میگیرد.
تفاوت دیگر در نوع نمونهای است که برداشت میشود. در نمونه برداری از پرزهای جفتی، نمونهای از بافت جفت (پرزهای جفتی) برداشته میشود که منشاء ژنتیکی یکسانی با جنین دارد. این سلولها به سرعت رشد میکنند و نتایج آزمایشگاهی معمولاً در عرض چند روز تا یک هفته در دسترس قرار میگیرند. در مقابل، در آمنیوسنتز، نمونهای از مایع آمنیوتیک (مایع اطراف جنین) برداشته میشود که حاوی سلولهای جنینی شناور است. رشد این سلولها در آزمایشگاه ممکن است زمان بیشتری (حدود 2 تا 3 هفته) ببرد تا نتایج نهایی آماده شوند.
از نظر روش انجام، نمونه برداری از پرزهای جفتی میتواند از طریق شکم یا دهانه رحم انجام شود، در حالی که آمنیوسنتز تنها از طریق شکم انجام میپذیرد. هر دو روش تحت هدایت سونوگرافی انجام میشوند. از نظر خطر سقط جنین، هر دو روش دارای خطر اندکی هستند، اما برخی مطالعات نشان دادهاند که خطر سقط جنین در CVS ممکن است کمی بیشتر از آمنیوسنتز باشد، اگرچه این تفاوت ناچیز است و عمدتاً به تجربه پزشک بستگی دارد. انتخاب بین CVS و آمنیوسنتز اغلب به زمان مراجعه بیمار، اولویت پزشک و وضعیت خاص بارداری بستگی دارد.
کاندیداهای مناسب برای نمونه برداری از پرزهای جفتی
انتخاب کاندیداهای مناسب برای نمونه برداری از پرزهای جفتی از اهمیت بالایی برخوردار است تا اطمینان حاصل شود که این روش برای بیمار ضروری و مفید است. این آزمایش معمولاً به تمامی زنان باردار پیشنهاد نمیشود، بلکه برای آن دسته از افرادی توصیه میشود که در معرض خطر بالاتری برای داشتن جنینی با ناهنجاریهای کروموزومی یا ژنتیکی هستند. یکی از شایعترین دلایل برای توصیه CVS، نتایج غیرطبیعی در آزمایشات غربالگری سه ماهه اول بارداری (مانند تستهای خونی یا سونوگرافی NT) است که نشاندهنده خطر بالای سندرم داون یا سایر تریزومیها است.
سابقه خانوادگی اختلالات ژنتیکی نیز یک دلیل مهم برای انجام نمونه برداری از پرزهای جفتی است. اگر والدین یا یکی از آنها دارای سابقه بیماریهای ژنتیکی خاصی (مانند فیبروز سیستیک، بیماری سلول داسیشکل، تالاسمی، یا بیماری هانتینگتون) باشند، یا ناقل ژنهای مرتبط با این بیماریها باشند، CVS میتواند برای تشخیص وجود این بیماریها در جنین مورد استفاده قرار گیرد. سن بالای مادر (معمولاً 35 سال یا بالاتر در زمان زایمان) نیز یک عامل خطر شناخته شده برای ناهنجاریهای کروموزومی مانند سندرم داون است، و به همین دلیل به زنان در این گروه سنی اغلب پیشنهاد میشود.
همچنین، اگر والدین سابقه به دنیا آوردن فرزندی با ناهنجاری کروموزومی یا ژنتیکی در بارداریهای قبلی داشته باشند، یا اگر نتیجه آزمایشهای ژنتیکی پیش از بارداری (مانند کاریوتایپ والدین) غیرطبیعی باشد، نمونه برداری از پرزهای جفتی میتواند گزینه مناسبی برای تشخیص وضعیت جنین در بارداری فعلی باشد. تصمیم برای انجام CVS همواره با مشورت پزشک متخصص زنان و زایمان و مشاور ژنتیک، و پس از بررسی کامل تاریخچه پزشکی و ریسک فاکتورهای فردی، اتخاذ میشود.
نحوه انجام نمونه برداری از پرزهای جفتی
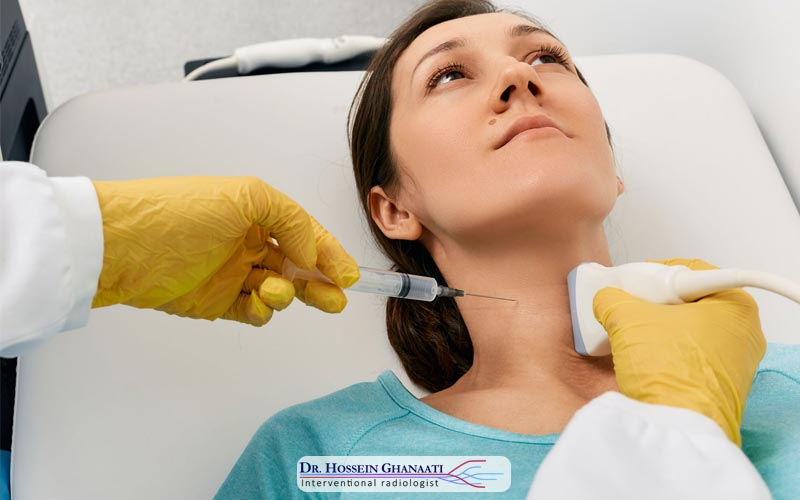
نحوه انجام نمونه برداری از پرزهای جفتی یک فرآیند دقیق و کنترلشده است که توسط یک متخصص زنان و زایمان یا رادیولوژیست باتجربه و تحت هدایت سونوگرافی انجام میشود. قبل از شروع، بیمار معمولاً یک مثانه پر دارد، زیرا این امر به سونوگرافی و دید بهتر پزشک از رحم و جفت کمک میکند. پوست شکم یا واژن با مواد ضدعفونیکننده تمیز میشود و در صورت لزوم، بیحسی موضعی در ناحیه ورود سوزن تزریق میشود.
دو روش اصلی برای انجام نمونه برداری از پرزهای جفتی وجود دارد:
- روش ترانسابدومینال (از طریق شکم): این روش شایعتر است. پزشک با استفاده از سونوگرافی، بهترین محل برای ورود سوزن را از طریق دیواره شکم به سمت جفت تعیین میکند. سپس، یک سوزن نازک و توخالی از طریق پوست شکم و دیواره رحم وارد جفت میشود. هنگامی که سوزن به محل مورد نظر رسید، با استفاده از سرنگ، یک نمونه کوچک از پرزهای جفتی مکش میشود.
- روش ترانسسرویکال (از طریق دهانه رحم): این روش در مواردی که جفت در موقعیت مناسبی برای دسترسی از طریق دهانه رحم قرار دارد، استفاده میشود. پزشک یک کاتتر نازک را از طریق واژن و دهانه رحم وارد رحم میکند و با هدایت سونوگرافی، آن را به سمت جفت هدایت میکند. سپس، با استفاده از مکش ملایم، نمونهای از پرزهای جفتی جمعآوری میشود.
پس از برداشتن نمونه در هر دو روش، سوزن یا کاتتر خارج میشود و محل ورود با یک پانسمان کوچک پوشانده میشود. کل فرآیند نمونه برداری از پرزهای جفتی معمولاً حدود 10 تا 20 دقیقه طول میکشد. نمونه برداشت شده به آزمایشگاه ژنتیک ارسال میشود تا کاریوتایپینگ (تجزیه و تحلیل کروموزومها) و سایر آزمایشات ژنتیکی لازم انجام شود.
بیشتر بدانیم
مزایای نمونه برداری از پرزهای جفتی
نمونه برداری از پرزهای جفتی به دلیل ویژگیهای خاص خود، مزایای مهمی را در تشخیص پیش از تولد ارائه میدهد که آن را به یک ابزار ارزشمند برای والدین و پزشکان تبدیل کرده است. یکی از برجستهترین مزایای این روش، زمانبندی زودهنگام آن است. CVS معمولاً بین هفتههای 10 تا 13 بارداری انجام میشود، که بسیار زودتر از آمنیوسنتز است. این امکان را فراهم میکند که نتایج آزمایشگاهی سریعتر (معمولاً در عرض چند روز تا یک هفته) در دسترس قرار گیرند.
دسترسی سریع به نتایج در نمونه برداری از پرزهای جفتی برای والدین بسیار مهم است. اگر ناهنجاری جدی در جنین تشخیص داده شود، این زمانبندی زودتر، به والدین فرصت میدهد تا در مورد گزینههای خود (مانند ادامه بارداری با آگاهی کامل از وضعیت جنین و برنامهریزی برای مراقبتهای پس از تولد، یا در صورت تمایل، خاتمه بارداری) تصمیمات آگاهانهتری بگیرند. تصمیمگیری در مراحل اولیه بارداری، از نظر فیزیکی و عاطفی، معمولاً آسانتر از مراحل بعدی بارداری است.
علاوه بر این، نمونه برداری از پرزهای جفتی قادر به تشخیص طیف وسیعی از اختلالات ژنتیکی و کروموزومی است که شامل سندرم داون و سایر تریزومیها، اختلالات تک ژنی مانند فیبروز سیستیک و تالاسمی، و سایر ناهنجاریهای کروموزومی ساختاری میشود. دقت این روش در تشخیص این اختلالات بسیار بالا است. این مزایا، نمونه برداری از پرزهای جفتی را به یک ابزار حیاتی در تشخیص پیش از تولد تبدیل کرده است که به والدین و پزشکان کمک میکند تا با اطمینان بیشتری سلامت جنین را ارزیابی کنند.
عوارض جانبی و خطرات احتمالی نمونه برداری از پرزهای جفتی
همانند هر روش پزشکی تهاجمی، نمونه برداری از پرزهای جفتی نیز میتواند با عوارض جانبی و خطرات احتمالی همراه باشد، اگرچه این موارد معمولاً نادر هستند. شایعترین عوارض جانبی خفیف شامل گرفتگی عضلانی خفیف، لکه بینی یا خونریزی جزئی از واژن (به خصوص در روش ترانسسرویکال) در چند ساعت یا چند روز پس از عمل است. این علائم معمولاً خود به خود برطرف میشوند و نیاز به درمان خاصی ندارند.
خطر اصلی و نگرانکننده در نمونه برداری از پرزهای جفتی، خطر سقط جنین است. میزان خطر سقط جنین در CVS بین 0.5% تا 1% (حدود 1 در 100 تا 1 در 200) گزارش شده است، که کمی بیشتر از آمنیوسنتز است، اما این خطر بیشتر به تجربه پزشک و مرکز انجامدهنده آزمایش بستگی دارد. سقط جنین معمولاً به دلیل خونریزی یا عفونت پس از عمل رخ میدهد. مهم است که این خطر با فواید تشخیص زودهنگام ناهنجاریهای جدی جنین سنجیده شود.
عوارض نادر دیگر نمونه برداری از پرزهای جفتی میتوانند شامل عفونت رحم (اندومتریت)، نشت مایع آمنیوتیک (به خصوص در روش ترانسسرویکال)، و در موارد بسیار نادر، آسیب به اندامهای داخلی مادر یا جنین باشد. همچنین، در برخی موارد نادر، نتایج آزمایشگاهی ممکن است مبهم باشند (موزاییسم جفتی) که در این صورت نیاز به آزمایشات تکمیلی مانند آمنیوسنتز یا بررسی خون نوزاد پس از تولد خواهد بود. پزشک تمامی این خطرات را با بیمار در میان خواهد گذاشت تا تصمیمگیری آگاهانه صورت گیرد. بیمار باید در صورت بروز هرگونه علامت غیرعادی مانند تب، خونریزی شدید، ترشحات بدبو از واژن، یا درد شکمی شدید، فوراً به پزشک مراجعه کند.
مراقبتهای پس از نمونه برداری از پرزهای جفتی
مراقبتهای پس از نمونه برداری از پرزهای جفتی برای اطمینان از بهبودی کامل و کاهش خطر عوارض جانبی بسیار مهم هستند. بلافاصله پس از انجام عمل، به بیمار توصیه میشود که برای مدت کوتاهی (معمولاً 30 دقیقه تا یک ساعت) دراز بکشد و استراحت کند. علائم حیاتی مادر پایش میشود و پزشک از عدم وجود خونریزی یا سایر عوارض فوری اطمینان حاصل میکند.
پس از ترخیص از کلینیک یا بیمارستان، بیمار باید برای 24 تا 48 ساعت اول استراحت نسبی داشته باشد. این به معنای پرهیز از فعالیتهای شدید، بلند کردن اجسام سنگین، ورزشهای سنگین، و فعالیت جنسی است. ممکن است بیمار در ناحیه شکم یا لگن احساس گرفتگی خفیف یا درد داشته باشد که شبیه به دردهای قاعدگی است و معمولاً با داروهای مسکن بدون نسخه مانند استامینوفن قابل کنترل است. لکه بینی یا خونریزی جزئی از واژن (به خصوص در روش ترانسسرویکال) نیز در چند روز اول طبیعی است.
مهم است که بیمار در صورت بروز هرگونه علامت نگرانکننده مانند تب بالا، خونریزی شدیدتر از قاعدگی، ترشحات بدبو از واژن، درد شکمی شدید و غیرقابل کنترل، یا نشت مایع از واژن، فوراً با پزشک خود تماس بگیرد. این علائم میتوانند نشانهای از عفونت یا سقط جنین باشند و نیاز به مراقبت فوری پزشکی دارند. پزشک توصیههای دقیقی را در مورد زمان بازگشت به فعالیتهای عادی و زمان پیگیری برای دریافت نتایج آزمایش ارائه خواهد داد. رعایت دقیق این مراقبتها میتواند به کاهش خطر عوارض پس از نمونه برداری از پرزهای جفتی کمک کند.
تفسیر نتایج و اهمیت مشاوره ژنتیک
تفسیر نتایج نمونه برداری از پرزهای جفتی و اهمیت مشاوره ژنتیک، از مراحل حیاتی پس از انجام این آزمایش هستند. پس از اینکه نمونه پرزهای جفتی به آزمایشگاه ژنتیک ارسال شد، متخصصان ژنتیک سلولها را کشت داده و کروموزومها را تجزیه و تحلیل میکنند (کاریوتایپینگ). همچنین، آزمایشات مولکولی خاصی برای تشخیص اختلالات تک ژنی (در صورت لزوم) انجام میشود. نتایج اولیه معمولاً در عرض چند روز تا یک هفته در دسترس هستند، در حالی که نتایج کاملتر ممکن است کمی بیشتر طول بکشد.
نتایج میتوانند “عادی” (نرمال) باشند که نشاندهنده عدم وجود ناهنجاریهای کروموزومی یا ژنتیکی در جنین است. در این صورت، والدین میتوانند با آرامش خاطر بیشتری بارداری خود را ادامه دهند. اگر نتایج “غیرعادی” (غیرنرمال) باشند، به معنای تشخیص یک ناهنجاری کروموزومی (مانند سندرم داون) یا ژنتیکی (مانند فیبروز سیستیک) در جنین است. در برخی موارد نادر، نتایج ممکن است “مبهم” باشند که به آن موزاییسم جفتی میگویند. این بدان معناست که برخی سلولهای جفت دارای ناهنجاری هستند، اما ممکن است جنین تحت تأثیر قرار نگرفته باشد، و در این صورت نیاز به آزمایشات تکمیلی مانند آمنیوسنتز خواهد بود.
پس از دریافت نتایج نمونه برداری از پرزهای جفتی، مشاوره با یک مشاور ژنتیک بسیار مهم است. مشاور ژنتیک نتایج را به طور کامل توضیح میدهد، معنای آنها را برای سلامت جنین و آینده خانواده روشن میکند، و در مورد گزینههای موجود با والدین صحبت میکند. این مشاوره فرصتی برای طرح سوالات و دریافت حمایت عاطفی است. تصمیمگیری در مورد ادامه بارداری در صورت تشخیص یک ناهنجاری، یک انتخاب بسیار شخصی و دشوار است که باید با آگاهی کامل و حمایت کافی از سوی تیم پزشکی و مشاور ژنتیک صورت گیرد.

نتیجهگیری
دوران بارداری، با تمامی زیباییها و چالشهایش، میتواند با نگرانیهایی در مورد سلامت جنین همراه باشد. نمونه برداری از پرزهای جفتی (CVS) به عنوان یک ابزار تشخیصی پیشرفته، نقش حیاتی در فراهم آوردن اطلاعات دقیق و زودهنگام در مورد وضعیت ژنتیکی جنین ایفا میکند. این روش، با ارائه نتایج سریع در مراحل اولیه بارداری، به والدین و پزشکان امکان میدهد تا در صورت تشخیص ناهنجاریهای کروموزومی یا ژنتیکی، تصمیمات آگاهانهای برای ادامه بارداری یا مدیریتهای پزشکی احتمالی اتخاذ کنند.
مزایای اصلی نمونه برداری از پرزهای جفتی شامل زمانبندی زودهنگام، سرعت در ارائه نتایج و دقت بالا در تشخیص طیف وسیعی از اختلالات ژنتیکی است. اگرچه مانند هر روش تهاجمی دیگری، خطراتی نظیر سقط جنین وجود دارد، اما این خطرات معمولاً نادر هستند و با انجام عمل توسط متخصصین باتجربه و رعایت دقیق مراقبتهای پس از آن، میتوان آنها را به حداقل رساند.
در نهایت، تصمیمگیری برای انجام نمونه برداری از پرزهای جفتی باید همواره با مشورت کامل با پزشک متخصص و مشاور ژنتیک، و پس از ارزیابی دقیق ریسک فاکتورهای فردی و درک کامل مزایا و خطرات آن صورت گیرد. این روش، با ارائه اطلاعات ارزشمند، میتواند به والدین کمک کند تا با آرامش خاطر بیشتری مسیر بارداری را طی کرده و برای آینده فرزندشان برنامهریزی نمایند.

دکتر حسین قناعتی، متخصص رادیولوژی با سابقه طولانی در زمینه تصویربرداری پزشکی، یکی از پزشکان برجسته در این حوزه به شمار میآیند. ایشان با بهرهگیری از دانش و تجربهی گسترده خود، خدمات تشخیصی دقیقی را به بیماران ارائه میدهند. دکتر قناعتی علاوه بر فعالیت بالینی، به پژوهش و آموزش در زمینه رادیولوژی نیز مشغول هستند و مقالات و ترجمههای متعددی در این زمینه به چاپ رساندهاند.
سوالات متداول
نمونه برداری از پرزهای جفتی (CVS) برای چه چیزی استفاده میشود؟
نمونه برداری از پرزهای جفتی برای تشخیص اختلالات کروموزومی (مانند سندرم داون) و اختلالات ژنتیکی (مانند فیبروز سیستیک یا تالاسمی) در جنین، در مراحل اولیه بارداری استفاده میشود.
بهترین زمان برای انجام نمونه برداری از پرزهای جفتی چه موقع است؟
نمونه برداری از پرزهای جفتی معمولاً بین هفتههای 10 تا 13 بارداری انجام میشود.
آیا نمونه برداری از پرزهای جفتی دردناک است؟
در طول انجام نمونه برداری از پرزهای جفتی، ممکن است کمی فشار یا گرفتگی احساس شود، اما معمولاً درد شدید نیست. در صورت لزوم، از بیحسی موضعی استفاده میشود. پس از عمل ممکن است کمی گرفتگی یا لکه بینی وجود داشته باشد.
خطر سقط جنین در نمونه برداری از پرزهای جفتی چقدر است؟
خطر سقط جنین در نمونه برداری از پرزهای جفتی پایین است و بین 0.5% تا 1% (حدود 1 در 100 تا 1 در 200) گزارش شده است. این خطر بیشتر به تجربه پزشک انجامدهنده بستگی دارد.
نتایج نمونه برداری از پرزهای جفتی چقدر طول میکشد تا آماده شوند؟
نتایج اولیه نمونه برداری از پرزهای جفتی معمولاً در عرض چند روز تا یک هفته در دسترس هستند. نتایج کاملتر ممکن است کمی بیشتر طول بکشد.
آیا نمونه برداری از پرزهای جفتی برای همه زنان باردار توصیه میشود؟
خیر، نمونه برداری از پرزهای جفتی برای همه زنان باردار توصیه نمیشود. این روش معمولاً برای زنانی پیشنهاد میشود که در معرض خطر بالاتری برای داشتن جنینی با ناهنجاریهای کروموزومی یا ژنتیکی هستند (مانند سن بالای مادر، نتایج غیرطبیعی غربالگری، یا سابقه خانوادگی).