ستون فقرات، این سازه استخوانی پیچیده و مستحکم، علاوه بر پشتیبانی از تنه، وظیفه حفاظت از نخاع و ریشههای عصبی را بر عهده دارد. با افزایش سن، به ویژه در افرادی که با مشکل پوکی استخوان (استئوپروز) دست و پنجه نرم میکنند، این ستون حیاتی در برابر فشارهای عادی یا ضربههای جزئی آسیبپذیر شده و مهرهها ممکن است دچار شکستگیهای فشاری (Vertebral Compression Fractures) شوند. این شکستگیها، که اغلب در مهرههای کمری و سینهای رخ میدهند، با دردهای ناگهانی، شدید و ناتوانکننده همراه هستند که میتوانند کیفیت زندگی فرد را به طور چشمگیری کاهش دهند و حتی او را برای ماهها به بستر میخکوب کنند.
در گذشته، گزینههای درمانی برای این نوع شکستگیها محدود به استراحت مطلق طولانیمدت، استفاده از بریسهای سخت و مدیریت درد با داروهای قوی بود. این رویکردها اغلب با عوارضی چون آتروفی عضلانی، ضعف استخوانی بیشتر و وابستگی به مسکنها همراه بودند و سرعت بهبودی را به شدت کاهش میدادند. اما با پیشرفتهای چشمگیر در حوزه مداخلات کمتهاجمی ستون فقرات، افقهای جدیدی برای درمان سریع و مؤثر این بیماران گشوده شده است.
در این میان، روشی نوین به نام ورتبروپلاستی (Vertebroplasty) یا کیفوپلاستی (Kyphoplasty)، که در زبان عامیانه به تزریق سیمان در مهره کمر شهرت یافته است، به عنوان یک درمان پیشگامانه مطرح شده است. این پروسیجر، با هدف تثبیت سریع مهره آسیبدیده و تسکین فوری درد، به بیماران این امکان را میدهد که در کوتاهترین زمان ممکن از بستر بیماری برخیزند و به زندگی فعال بازگردند. در این مقاله، به بررسی جامع این تکنیک نجاتبخش، مزایا، نحوه انجام و شرایط کاندیداتوری آن خواهیم پرداخت.
فهرست محتوا
ورتبروپلاستی چیست؟ سازوکار اصلی تزریق سیمان در مهره کمر
ورتبروپلاستی، که اغلب با عبارت تزریق سیمان در مهره کمر شناخته میشود، یک روش درمانی کمتهاجمی برای تثبیت شکستگیهای فشاری مهرههای ستون فقرات است. این پروسیجر با هدف اصلی کاهش سریع درد و جلوگیری از فروپاشی بیشتر مهره انجام میگیرد و انقلابی در درمان این نوع شکستگیها ایجاد کرده است.
سازوکار اصلی این روش، تزریق دقیق یک نوع سیمان استخوانی مخصوص به نام پلیمتیل متاکریلات (PMMA) به داخل بدنهی مهره شکسته است. این سیمان، که در واقع یک پلیمر زیستسازگار است، پس از تزریق به سرعت سخت شده و فضای خالی و ساختار آسیبدیده درون مهره را پر میکند و استحکام ساختاری مهره را به سرعت بازیابی مینماید.
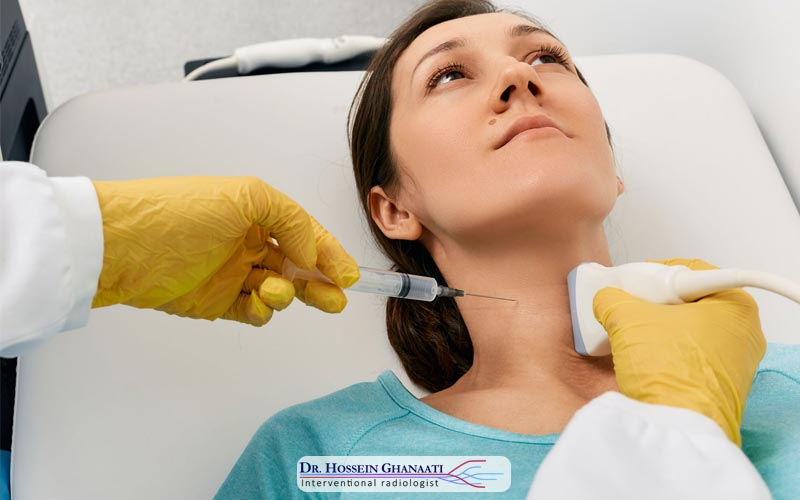
فرآیند تزریق تحت هدایت تصویری دقیق، معمولاً با استفاده از فلوروسکوپی (نوعی اشعه ایکس زنده) انجام میشود. پزشک با استفاده از یک سوزن مخصوص و از طریق یک برش بسیار کوچک در پوست، سوزن را به محل دقیق شکستگی در مهره کمر هدایت میکند تا از پخش شدن سیمان در بافتهای اطراف یا کانال نخاعی جلوگیری شود.
تثبیت فوری مهره، دلیل اصلی تسکین تقریباً آنی درد است. درد در شکستگیهای فشاری مهره اغلب ناشی از حرکت قطعات شکسته و ناپایداری مکانیکی است و تزریق سیمان در مهره کمر این حرکت را متوقف کرده و به بیمار امکان میدهد تا بدون احساس درد ناتوانکننده بایستد و حرکت کند.
دلایل اصلی و کاندیداهای شکستگیهای فشاری مهره
شکستگیهای فشاری مهرهها، که کاندیدای اصلی درمان با تزریق سیمان در مهره کمر هستند، اغلب در نتیجه یک ضعف ساختاری زمینهای ایجاد میشوند. شایعترین علت این ضعف، پوکی استخوان (استئوپروز) است که باعث میشود تراکم و استحکام استخوان کاهش یابد و مهرهها نتوانند فشار وارده از فعالیتهای روزمره را تحمل کنند.
در بیماران مبتلا به پوکی استخوان، حتی یک سرفه شدید، بلند کردن یک جسم سبک، یا یک حرکت ناگهانی میتواند منجر به فروریختن مهره شود. در مقابل، این شکستگیها در افراد جوان و سالم معمولاً تنها در پی یک تروما یا تصادف شدید رخ میدهند.
کاندیداهای اصلی برای تزریق سیمان در مهره کمر، بیمارانی هستند که دچار شکستگی فشاری مهره شده و درد شدیدی دارند که به درمانهای محافظهکارانه (مانند استراحت و دارو) در طی چند هفته پاسخ نداده است. معمولاً این درمان برای شکستگیهای حاد که کمتر از دو ماه از وقوع آنها گذشته، بهترین نتیجه را دارد.
همچنین، بیمارانی که شکستگی آنها ناشی از تومورهای سرطانی (مانند متاستازهای سرطانی) یا همانژیومهای دردناک (تومورهای خوشخیم عروقی) است، نیز میتوانند از این روش بهرهمند شوند. هدف در این بیماران، نه تنها تسکین درد، بلکه تقویت مهره برای جلوگیری از فروپاشیهای بعدی و آسیب به نخاع است.
فرآیند دقیق و مراحل انجام تزریق سیمان در مهره کمر
پروسه انجام تزریق سیمان در مهره کمر یک عمل جراحی کمتهاجمی است که معمولاً در اتاق عمل و تحت شرایط استریل انجام میشود و بیمار در طول آن بیدار است، اما بیحسی موضعی دریافت میکند. این فرآیند چند مرحله کلیدی و بسیار دقیق دارد که نیازمند مهارت بالای جراح یا رادیولوژیست مداخلهای است.
مرحله اول، موقعیتدهی و بیحسی است. بیمار بر روی تخت عمل به صورت دمر دراز میکشد. پزشک با استفاده از فلوروسکوپی، دقیقترین محل ورود سوزن به مهره آسیبدیده را مشخص کرده و ناحیه را با یک داروی بیحسی موضعی، کاملاً بیحس میکند تا بیمار در طول پروسیجر دردی احساس نکند.
مرحله دوم، هدایت سوزن و تزریق سیمان است. یک سوزن توخالی مخصوص از طریق یک برش کوچک چند میلیمتری، تحت نظارت لحظهای فلوروسکوپی، به داخل بدنهی مهره شکسته هدایت میشود. این مرحله بسیار حساس است تا سوزن به بافتهای عصبی یا کانال نخاعی آسیب نرساند.
در نهایت، تزریق سیمان استخوانی (PMMA) انجام میگیرد. سیمان به صورت خمیری و با فشار کنترلشده به داخل مهره تزریق میشود و پزشک همزمان با فلوروسکوپی، پخش شدن سیمان را مشاهده میکند تا مطمئن شود که کل فضای شکسته مهره پر شده و هیچ نشتی به کانال نخاعی یا رگهای خونی اطراف وجود ندارد. پس از سخت شدن سیمان، سوزن خارج میشود و تزریق سیمان در مهره کمر به پایان میرسد.
تفاوت کلیدی بین ورتبروپلاستی و کیفوپلاستی
در بحث تزریق سیمان در مهره کمر، دو واژه ورتبروپلاستی و کیفوپلاستی اغلب به صورت جایگزین استفاده میشوند، اما تفاوتهای کلیدی و مهمی بین این دو روش وجود دارد که تعیینکننده تکنیک درمان هستند. هر دو روش شامل تزریق سیمان به مهره آسیبدیده هستند، اما کیفوپلاستی یک مرحله اضافی دارد.
در ورتبروپلاستی (Vertebroplasty)، سیمان مستقیماً به داخل مهره تزریق میشود تا شکستگی تثبیت شود. هدف اصلی این روش، تسکین درد و جلوگیری از حرکت بیشتر قطعات شکسته است. ورتبروپلاستی قادر به اصلاح تغییر شکل یا ارتفاع از دست رفته مهره نیست و صرفاً مهره را در همان حالت فروریخته تثبیت میکند.
در مقابل، کیفوپلاستی (Kyphoplasty) شامل قرار دادن یک بالون در فضای داخل مهره قبل از تزریق سیمان است. پس از ورود بالون، پزشک آن را باد میکند تا ارتفاع مهره شکسته تا حد امکان بازیابی شود و تغییر شکل (قوز) ایجاد شده در ستون فقرات کاهش یابد؛ سپس فضای ایجاد شده توسط بالون با سیمان پر میشود.
به دلیل این مرحله اضافی، کیفوپلاستی علاوه بر تسکین درد، میتواند به بهبود ارتفاع مهره و اصلاح جزئی تغییر شکل ستون فقرات (کاهش کیفوز) نیز کمک کند. انتخاب بین ورتبروپلاستی و کیفوپلاستی برای تزریق سیمان در مهره کمر بستگی به میزان فروپاشی مهره و نظر پزشک معالج دارد.
مزایای تسکین درد و تثبیت سریع پس از تزریق سیمان در مهره کمر
مزایای حاصل از تزریق سیمان در مهره کمر، به ویژه در تسکین درد، بسیار چشمگیر و قابل توجه است و همین امر این روش را به یک درمان ترجیحی برای بسیاری از بیماران تبدیل کرده است. مهمترین مزیت، تسکین سریع و تقریباً آنی درد است که در بسیاری از بیماران، ظرف چند ساعت تا ۴۸ ساعت پس از پروسیجر مشاهده میشود.
این تسکین سریع به این دلیل رخ میدهد که سیمان بلافاصله مهره شکسته را تثبیت میکند، حرکت ریز قطعات استخوانی که منشأ درد شدید هستند را متوقف کرده و ثبات مکانیکی لازم را به ستون فقرات بازمیگرداند. این امکان، به بیمار اجازه میدهد تا تحرک خود را به سرعت بازیابی کند.
مزیت دوم، دوره نقاهت بسیار کوتاه این پروسیجر است. برخلاف جراحیهای باز ستون فقرات، تزریق سیمان در مهره کمر یک عمل کمتهاجمی است که تنها یک یا دو برش بسیار کوچک دارد. بیماران معمولاً در همان روز عمل یا روز بعد از آن مرخص میشوند و میتوانند فعالیتهای روزمره سبک خود را از سر بگیرند.
بازیابی سریع تحرک و تسکین درد پس از تزریق سیمان در مهره کمر، به بیماران کمک میکند تا از عوارض جانبی استراحت طولانیمدت مانند پوکی استخوان بیشتر، لخته شدن خون و ضعف عضلانی دوری کنند. این بهبود سریع کیفیت زندگی، از بزرگترین دستاوردهای این روش درمانی است.
خطرات، عوارض احتمالی و ملاحظات ایمنی درمان
با وجود کمتهاجمی بودن، تزریق سیمان در مهره کمر یک پروسیجر پزشکی است که مانند هر عمل دیگری، با خطرات و عوارض احتمالی همراه است که باید قبل از درمان به دقت ارزیابی شوند. یکی از اصلیترین خطرات، نشت سیمان استخوانی به بافتهای اطراف مهره است.
نشت سیمان به کانال نخاعی یا سوراخهای خروج عصب میتواند منجر به فشار بر نخاع یا ریشههای عصبی شده و در موارد نادر، باعث درد، بیحسی، ضعف عضلانی یا حتی فلج شود. به همین دلیل، انجام تزریق سیمان در مهره کمر تحت هدایت دقیق تصویربرداری و توسط پزشکان مجرب حیاتی است.
خطر دیگر، آمبولی سیمان است. در این حالت، ذرات سیمان میتوانند وارد جریان خون شده و به ریهها یا قلب منتقل شوند که این وضعیت میتواند منجر به مشکلات تنفسی یا قلبی جدی شود. اگرچه این عارضه نادر است، اما احتمال وقوع آن در بیمارانی که رگهای خونی غیرعادی در نزدیکی مهره دارند، بیشتر است.
ملاحظات ایمنی شامل ارزیابی دقیق قبل از عمل است. پزشک باید مطمئن شود که بیمار دارای اختلالات انعقادی خون نیست و همچنین شکستگی ناپایدار و شدید نباشد. در شکستگیهایی که نیاز به رفع فشار از روی نخاع دارند، تزریق سیمان در مهره کمر منع مصرف دارد و جراحی باز لازم است.
مراقبتهای لازم قبل و بعد از پروسیجر تزریق سیمان در مهره کمر
رعایت دقیق دستورالعملهای مراقبتی قبل و بعد از تزریق سیمان در مهره کمر، برای به حداقل رساندن خطرات و به حداکثر رساندن نتیجه موفقیتآمیز، ضروری است. مراقبتهای قبل از درمان عمدتاً بر آمادگیهای پزشکی و کاهش خطر خونریزی متمرکز است.
قبل از پروسیجر: بیمار باید پزشک را در مورد تمامی داروهایی که مصرف میکند، به ویژه داروهای رقیقکننده خون (مانند آسپرین، وارفارین، پلاویکس و غیره) مطلع کند. معمولاً لازم است مصرف این داروها به صورت موقت و با مشورت پزشک، چند روز قبل از تزریق سیمان در مهره کمر قطع شود تا خطر خونریزی کاهش یابد.
بعد از پروسیجر: مهمترین بخش مراقبتهای پس از عمل، استراحت و نظارت اولیه است. بیمار معمولاً به مدت ۱ تا ۲ ساعت تحت نظارت باقی میماند تا از سخت شدن کامل سیمان و عدم بروز عوارض فوری اطمینان حاصل شود. پس از آن، بیمار میتواند به تدریج بنشیند و با کمک راه برود.
با اینکه تزریق سیمان در مهره کمر تسکین درد فوری میدهد، پزشک ممکن است برای چند روز محدودیتهایی در مورد بلند کردن اجسام سنگین و فعالیتهای شدید تعیین کند. همچنین، برای تقویت عضلات ستون فقرات و جلوگیری از شکستگیهای بعدی، اغلب فیزیوتراپی و درمان پوکی استخوان به عنوان بخشی جداییناپذیر از برنامه درمانی توصیه میشود.
انتظارات واقعبینانه از نتایج و میزان ماندگاری درمانها
بیمارانی که تحت درمان تزریق سیمان در مهره کمر قرار میگیرند، باید انتظارات واقعبینانهای از نتایج داشته باشند. این روش در تسکین درد بسیار مؤثر است، اما یک درمان کامل و قطعی برای پوکی استخوان یا سایر بیماریهای زمینهای نیست.
تسکین درد یکی از قابلانتظارترین و سریعترین نتایج است. در مطالعات متعدد، گزارش شده است که بیش از ۷۰ تا ۹۰ درصد بیماران پس از تزریق سیمان در مهره کمر، کاهش قابل توجه و سریع درد را تجربه میکنند. این تسکین درد به قدری محسوس است که بیمار میتواند به سرعت از مسکنهای قوی بینیاز شود.
در مورد ماندگاری نتایج، تثبیت مهره با سیمان، دائمی است؛ به این معنی که مهره درمانشده دیگر فرو نخواهد ریخت. با این حال، باید در نظر داشت که تزریق سیمان در مهره کمر مانع از وقوع شکستگی در مهرههای مجاور نمیشود. از آنجایی که بیماری اصلی پوکی استخوان است، مهرههای دیگر ممکن است در آینده دچار شکستگی شوند.

بنابراین، موفقیت طولانیمدت درمان با تزریق سیمان در مهره کمر به شدت به درمان موازی پوکی استخوان با داروها، مکملها و اصلاح سبک زندگی وابسته است. بیماران باید متعهد به پیروی از یک برنامه جامع درمانی باشند تا از مهرههای دیگر خود محافظت کرده و از عود شکستگیها جلوگیری نمایند.
نتیجه گیری
تزریق سیمان در مهره کمر (ورتبروپلاستی یا کیفوپلاستی) یک روش درمانی کمتهاجمی و بسیار مؤثر است که به طور چشمگیری کیفیت زندگی بیمارانی را که از دردهای ناتوانکننده ناشی از شکستگیهای فشاری مهرهها رنج میبرند، بهبود میبخشد. این تکنیک با تثبیت سریع مهره آسیبدیده توسط سیمان استخوانی، تسکین فوری درد را به ارمغان میآورد و نیاز به استراحت مطلق طولانیمدت را مرتفع میسازد.
اجرای موفقیتآمیز این پروسیجر، مستلزم مهارت بالای پزشک و استفاده از هدایت تصویری دقیق برای جلوگیری از عوارض خطرناکی چون نشت سیمان به کانال نخاعی است. با وجود خطرات جزئی، مزایای کاهش سریع درد و بازیابی تحرک، این روش را به انتخابی برتر در مقایسه با درمانهای محافظهکارانه سنتی تبدیل کرده است.
با این حال، برای تضمین نتایج پایدار و جلوگیری از شکستگیهای بعدی، تزریق سیمان در مهره کمر باید تنها بخشی از یک برنامه درمانی جامع باشد. درمان پوکی استخوان زمینهای، فیزیوتراپی و اصلاح سبک زندگی، همگی اقداماتی حیاتی هستند که بیمار باید پس از عمل انجام دهد تا ستون فقرات خود را در برابر آسیبهای آینده محافظت نماید.

دکتر حسین قناعتی، متخصص رادیولوژی با سابقه طولانی در زمینه تصویربرداری پزشکی، یکی از پزشکان برجسته در این حوزه به شمار میآیند. ایشان با بهرهگیری از دانش و تجربهی گسترده خود، خدمات تشخیصی دقیقی را به بیماران ارائه میدهند. دکتر قناعتی علاوه بر فعالیت بالینی، به پژوهش و آموزش در زمینه رادیولوژی نیز مشغول هستند و مقالات و ترجمههای متعددی در این زمینه به چاپ رساندهاند.
سوالات متداول
آیا تزریق سیمان در مهره کمر دردناک است؟
این پروسیجر معمولاً تحت بیحسی موضعی و گاهی با آرامبخشی خفیف انجام میشود، بنابراین شما در طول عمل نباید دردی احساس کنید. پس از پایان عمل، بیمار معمولاً تسکین درد بسیار سریعی را تجربه میکند و در صورت نیاز، داروهای مسکن ساده برای مدیریت هر گونه ناراحتی خفیف پس از بیحسی تجویز میشود.
چقدر طول میکشد تا بیمار پس از تزریق سیمان در مهره کمر بتواند راه برود؟
یکی از مزایای بزرگ تزریق سیمان در مهره کمر، سرعت بازیابی تحرک است. بیمار معمولاً ۱ تا ۲ ساعت پس از پروسیجر و سفت شدن کامل سیمان، میتواند بنشیند و با کمک راه برود. بسیاری از بیماران در همان روز مرخص شده و در عرض ۲۴ تا ۴۸ ساعت میتوانند فعالیتهای روزمره سبک خود را از سر بگیرند.
سیمان تزریق شده در مهره از چه جنسی است؟ آیا برای بدن خطرناک است؟
سیمان استفاده شده در تزریق سیمان در مهره کمر، پلیمتیل متاکریلات (PMMA) نام دارد که یک پلیمر مصنوعی زیستسازگار است و برای سالها در جراحیهای ارتوپدی (مانند تثبیت مفاصل مصنوعی) استفاده شده است. این ماده پس از سفت شدن در بدن ثابت میماند و به طور معمول خطری برای بدن ایجاد نمیکند.
آیا تزریق سیمان در مهره کمر برای همیشه از بروز شکستگی جلوگیری میکند؟
تزریق سیمان در مهره کمر، مهرهای را که تحت درمان قرار گرفته است، به طور دائم تثبیت میکند و احتمال فروریختن مجدد آن تقریباً صفر است. با این حال، این روش بیماری زمینهای پوکی استخوان را درمان نمیکند. بنابراین، مهرههای دیگر ستون فقرات همچنان در معرض خطر شکستگیهای فشاری جدید در آینده باقی میمانند، که این امر نیاز به درمان مستمر پوکی استخوان را ضروری میسازد.
تفاوت اصلی ورتبروپلاستی و کیفوپلاستی در چیست؟
هر دو شامل تزریق سیمان در مهره کمر هستند. تفاوت در این است که در ورتبروپلاستی، سیمان مستقیماً تزریق میشود. اما در کیفوپلاستی، ابتدا یک بالون کوچک به داخل مهره وارد شده و باد میشود تا ارتفاع از دست رفته مهره اصلاح شود و فضای خالی ایجاد شده با سیمان پر گردد؛ بنابراین کیفوپلاستی علاوه بر تثبیت، هدف اصلاح ارتفاع مهره را نیز دنبال میکند.
آیا در صورت داشتن فتق دیسک میتوانم تزریق سیمان در مهره کمر انجام دهم؟
تزریق سیمان در مهره کمر به طور خاص برای درمان شکستگیهای فشاری مهره انجام میشود، نه فتق دیسک. اگر شما علاوه بر شکستگی، فتق دیسک قابل توجهی داشته باشید که باعث فشار به نخاع شده باشد، این پروسیجر معمولاً منع مصرف دارد و پزشک ممکن است جراحی باز یا روشهای رفع فشار عصبی را توصیه کند. ابتدا باید مطمئن شد که درد شما ناشی از شکستگی است، نه فتق دیسک.