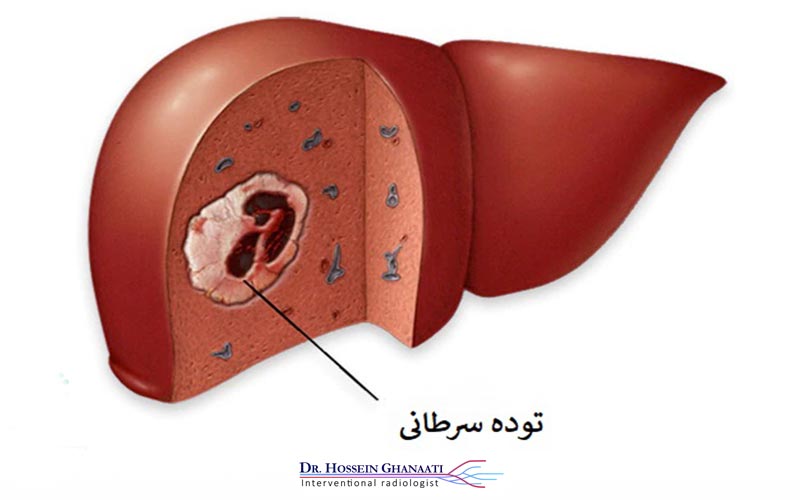
در عرصه مبارزه با سرطان، رویکردهای درمانی متنوعی به کار گرفته میشوند که هر یک با مکانیسم و هدف خاصی به مقابله با سلولهای بدخیم میپردازند. در میان این روشها، تکنیکی به نام کموآمبولیزاسیون تومورهای کبدی جایگاه ویژهای یافته است. این روش هوشمندانه، با ترکیب دو استراتژی درمانی کلیدی – شیمیدرمانی موضعی و انسداد عروق تغذیهکننده تومور – تلاش میکند تا با حداکثر اثربخشی و حداقل آسیب به بافتهای سالم، به جنگ تومورهای کبدی برود. تصور کنید که میتوانید داروی ضد سرطان را مستقیماً به محل تومور برسانید و همزمان راه رسیدن مواد غذایی به آن را مسدود کنید؛ کموآمبولیزاسیون دقیقاً همین کار را انجام میدهد.
کموآمبولیزاسیون تومورهای کبدی به عنوان یک روش مداخلهای کم تهاجمی، عمدتاً برای درمان تومورهای اولیه کبد (مانند کارسینوم هپاتوسلولار) و همچنین تومورهای ثانویه (متاستازها) که از سایر نقاط بدن به کبد گسترش یافتهاند، به کار میرود. این روش به ویژه در مواردی که امکان جراحی تومور وجود ندارد یا تومورها متعدد و گسترده هستند، میتواند یک گزینه درمانی ارزشمند باشد. با هدف قرار دادن مستقیم تومور و کاهش جریان خون به آن، کموآمبولیزاسیون میتواند به کنترل رشد تومور، کاهش علائم بیماری و در برخی موارد، افزایش طول عمر بیماران کمک کند.
آنچه می خوانید
در این مقاله، قصد داریم تا به بررسی جامع کموآمبولیزاسیون تومورهای کبدی بپردازیم. از تعریف دقیق این روش و نحوه انجام آن گرفته تا کاربردها، مزایا، عوارض احتمالی و مراقبتهای پس از درمان، همه جوانب این تکنیک مهم را مورد بحث و بررسی قرار خواهیم داد. هدف ما ارائه یک دیدگاه روشن و کامل از کموآمبولیزاسیون تومورهای کبدی است تا بیماران، خانوادههای آنها و علاقهمندان به حوزه پزشکی بتوانند درک بهتری از این روش درمانی پیشرفته پیدا کنند.
کموآمبولیزاسیون تومورهای کبدی چیست و چگونه عمل میکند؟
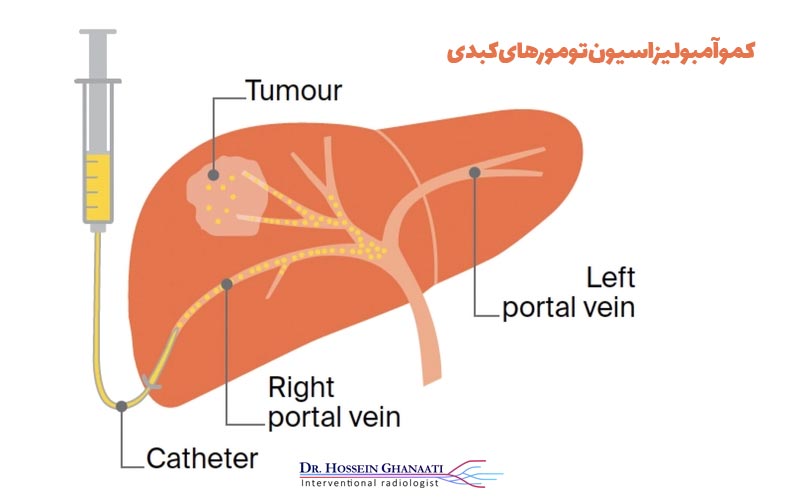
کموآمبولیزاسیون تومورهای کبدی یک روش درمانی مداخلهای است که ترکیبی از شیمیدرمانی موضعی و آمبولیزاسیون (انسداد عروق) را برای درمان تومورهای کبد به کار میگیرد. در این روش، پزشک متخصص رادیولوژی مداخلهای از طریق یک کاتتر (لوله نازک) که معمولاً از طریق شریان فمورال (در کشاله ران) وارد سیستم عروقی میشود، به سمت شریانهای تغذیهکننده تومور در کبد هدایت میشود.
هنگامی که کاتتر به محل مورد نظر رسید، دو اقدام مهم انجام میشود. اولاً، داروی شیمیدرمانی به طور مستقیم در داخل یا نزدیک تومور تزریق میشود. این امر باعث میشود تا غلظت بالایی از دارو در محل تومور ایجاد شود و در عین حال، میزان داروهایی که به سایر نقاط بدن میرسد و عوارض جانبی سیستمیک را ایجاد میکند، به حداقل برسد. نوع داروی شیمیدرمانی مورد استفاده بسته به نوع تومور و پروتکل درمانی پزشک متفاوت خواهد بود.
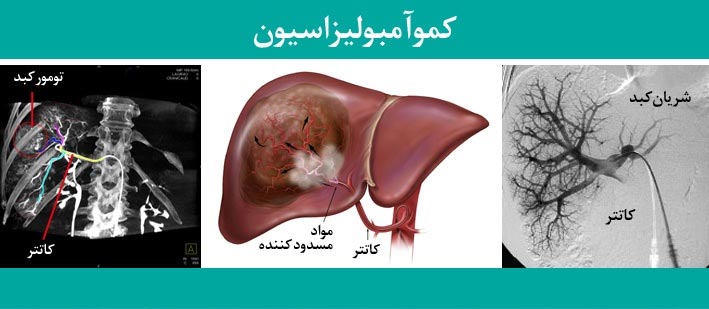
ثانیاً، پس از تزریق داروی شیمیدرمانی، مواد آمبولیزان (مانند ذرات کوچک، میکرو sphere ها یا فوم) از طریق همان کاتتر تزریق میشوند. این مواد باعث انسداد جریان خون در شریانهای تغذیهکننده تومور میشوند. تومورهای سرطانی برای رشد و بقا به خونرسانی غنی نیاز دارند. با مسدود کردن این عروق، منبع اکسیژن و مواد مغذی تومور قطع میشود و در نتیجه، رشد آن کند شده یا متوقف میشود.
ترکیب این دو مکانیسم – شیمیدرمانی موضعی با غلظت بالا و انسداد جریان خون – باعث میشود تا کموآمبولیزاسیون تومورهای کبدی یک روش درمانی مؤثر برای کنترل و مدیریت تومورهای کبدی باشد. این روش به ویژه در مواردی که جراحی امکانپذیر نیست یا تومورها متعدد هستند، میتواند یک گزینه درمانی ارزشمند باشد. هدف نهایی از کموآمبولیزاسیون، تخریب سلولهای توموری به طور مستقیم و همچنین ایجاد شرایط نامساعد برای رشد آنها با قطع خونرسانی است.
انواع کموآمبولیزاسیون تومورهای کبدی
کموآمبولیزاسیون تومورهای کبدی بسته به نوع مواد آمبولیزان مورد استفاده و نحوه انجام آن، میتواند به انواع مختلفی تقسیم شود. یکی از رایجترین انواع آن، کموآمبولیزاسیون ترانسآرتریال مرسوم (Conventional Transarterial Chemoembolization – cTACE) است. در این روش، پس از تزریق داروی شیمیدرمانی به داخل شریانهای تغذیهکننده تومور، از مواد آمبولیزان غیرقابل جذب مانند روغن یددار (Lipiodol) مخلوط با داروی شیمیدرمانی و ذرات آمبولیزان استفاده میشود تا جریان خون به تومور مسدود شود.
نوع دیگری از کموآمبولیزاسیون، کموآمبولیزاسیون با میکرو sphere های دارویی (Drug-Eluting Microspheres Transarterial Chemoembolization – DEB-TACE) است. در این روش، میکرو sphere های کوچکی که از قبل با داروی شیمیدرمانی بارگذاری شدهاند، به طور مستقیم در داخل یا نزدیک تومور تزریق میشوند. این میکرو sphere ها به تدریج داروی شیمیدرمانی را در محل تومور آزاد میکنند و سپس باعث انسداد عروق میشوند. DEB-TACE میتواند منجر به غلظت بالاتر و طولانیتر دارو در تومور و کاهش عوارض جانبی سیستمیک شود.
نوع سوم، کموآمبولیزاسیون با مواد آمبولیزان قابل جذب (Bland Embolization followed by Systemic Chemotherapy) است. در این روش، ابتدا فقط از مواد آمبولیزان برای مسدود کردن عروق تغذیهکننده تومور استفاده میشود و سپس شیمیدرمانی سیستمیک (داروهای شیمیدرمانی که از طریق خون در سراسر بدن پخش میشوند) تجویز میگردد. این روش ممکن است در مواردی استفاده شود که تزریق مستقیم داروی شیمیدرمانی به داخل تومور به دلایلی امکانپذیر نباشد.
انتخاب نوع کموآمبولیزاسیون تومورهای کبدی بستگی به عوامل مختلفی دارد، از جمله نوع و اندازه تومور، محل قرارگیری آن در کبد، وضعیت عروقی بیمار و پروتکلهای درمانی مورد استفاده در مرکز پزشکی. پزشک متخصص با در نظر گرفتن تمام این عوامل، مناسبترین نوع کموآمبولیزاسیون را برای هر بیمار تعیین خواهد کرد. هر یک از این روشها مزایا و معایب خاص خود را دارند و هدف نهایی همه آنها، کنترل رشد تومور و بهبود وضعیت بیمار است.
موارد کاربرد کموآمبولیزاسیون تومورهای کبدی
کموآمبولیزاسیون تومورهای کبدی به عنوان یک روش درمانی مداخلهای، در موارد مختلفی برای مدیریت تومورهای اولیه و ثانویه کبد به کار میرود. یکی از مهمترین موارد کاربرد آن، درمان کارسینوم هپاتوسلولار (Hepatocellular Carcinoma – HCC) است که شایعترین نوع سرطان اولیه کبد در بزرگسالان به شمار میرود. کموآمبولیزاسیون میتواند یک گزینه درمانی مؤثر برای بیمارانی باشد که تومور آنها قابل جراحی نیست (به دلیل اندازه بزرگ، محل نامناسب یا وجود تومورهای متعدد) یا در انتظار پیوند کبد هستند تا رشد تومور را کنترل کنند.
علاوه بر HCC، کموآمبولیزاسیون تومورهای کبدی در درمان متاستازهای کبدی (تومورهای ثانویه که از سایر نقاط بدن مانند روده بزرگ، ریه یا تومورهای نورواندوکرین به کبد گسترش یافتهاند) نیز کاربرد دارد. در مواردی که متاستازهای کبدی متعدد هستند و امکان برداشتن آنها با جراحی وجود ندارد، کموآمبولیزاسیون میتواند به کنترل رشد تومورها، کاهش علائم بیماری و بهبود کیفیت زندگی بیماران کمک کند.
همچنین، کموآمبولیزاسیون ممکن است به عنوان یک درمان کمکی قبل از جراحی (نئوادجوانت) برای کوچک کردن تومورهای بزرگ و افزایش احتمال برداشتن کامل آنها با جراحی استفاده شود. در برخی موارد نیز، پس از جراحی برای از بین بردن سلولهای توموری باقیمانده یا جلوگیری از عود تومور، ممکن است کموآمبولیزاسیون توصیه شود.
موارد کاربرد کموآمبولیزاسیون تومورهای کبدی به طور خلاصه عبارتند از:
- درمان کارسینوم هپاتوسلولار غیرقابل جراحی
- پل زدن بیماران مبتلا به HCC به پیوند کبد
- درمان متاستازهای کبدی غیرقابل جراحی
- درمان نئوادجوانت قبل از جراحی تومورهای کبدی
- درمان ادجوانت پس از جراحی تومورهای کبدی (در موارد خاص)
تصمیمگیری در مورد اینکه آیا کموآمبولیزاسیون برای یک بیمار خاص مناسب است یا خیر، نیازمند ارزیابی دقیق توسط تیم پزشکی متخصص شامل متخصصین گوارش و کبد، رادیولوژیستهای مداخلهای و متخصصین انکولوژی است. عواملی مانند نوع و مرحله تومور، وضعیت عملکردی کبد، وجود بیماریهای زمینهای و سلامت عمومی بیمار در این تصمیمگیری نقش مهمی ایفا میکنند.
آمادگیهای لازم قبل از انجام کموآمبولیزاسیون تومورهای کبدی
قبل از انجام کموآمبولیزاسیون تومورهای کبدی، بیمار باید یک سری آمادگیهای لازم را رعایت کند تا از ایمنی پروسه و کسب بهترین نتایج اطمینان حاصل شود. در ابتدا، پزشک معالج سابقه پزشکی کامل بیمار، از جمله تمام بیماریهای زمینهای، داروهای مصرفی (به ویژه داروهای رقیقکننده خون مانند وارفارین یا آسپرین)، آلرژیها (به خصوص به مواد حاجب یددار) و نتایج آزمایشهای قبلی را بررسی خواهد کرد. اطلاع از این موارد برای جلوگیری از هرگونه عوارض احتمالی در طول یا بعد از کموآمبولیزاسیون بسیار مهم است.
انجام آزمایشهای خون برای ارزیابی عملکرد کبد، کلیهها و وضعیت انعقادی خون قبل از کموآمبولیزاسیون ضروری است. نتایج این آزمایشها به پزشک کمک میکند تا وضعیت سلامت بیمار را ارزیابی کرده و در صورت لزوم، اقدامات احتیاطی لازم را انجام دهد. معمولاً به بیمار توصیه میشود که حداقل 6 تا 8 ساعت قبل از انجام کموآمبولیزاسیون از خوردن و آشامیدن خودداری کند (ناشتا باشد). این کار به منظور کاهش خطر عوارض جانبی ناشی از ماده حاجب و همچنین برای آمادگی در صورت نیاز به آرامبخش یا بیهوشی انجام میشود.
در صورتی که بیمار داروهای خاصی مصرف میکند، باید حتماً پزشک خود را در جریان بگذارد. برخی از داروها، مانند داروهای دیابت (به خصوص متفورمین) یا داروهای رقیقکننده خون، ممکن است نیاز به تنظیم دوز یا قطع موقت قبل از کموآمبولیزاسیون داشته باشند. پزشک بر اساس وضعیت بیمار، دستورالعملهای لازم در این خصوص را ارائه خواهد داد.
همچنین، به بیمار توصیه میشود که در روز انجام کموآمبولیزاسیون لباسهای راحت و گشاد بپوشد و از استفاده از زیورآلات و وسایل فلزی خودداری کند. قبل از شروع پروسه، بیمار باید فرم رضایتنامه را امضا کند که نشاندهنده آگاهی او از نحوه انجام کموآمبولیزاسیون، مزایا و خطرات احتمالی آن است. در برخی موارد، ممکن است پزشک برای کاهش اضطراب بیمار قبل از پروسه، داروهای آرامبخش تجویز کند. رعایت دقیق این آمادگیها میتواند به انجام یک کموآمبولیزاسیون ایمن و موفقیتآمیز کمک کند و احتمال بروز عوارض جانبی را به حداقل برساند.
مراحل انجام کموآمبولیزاسیون تومورهای کبدی به صورت گام به گام
کموآمبولیزاسیون تومورهای کبدی معمولاً در بخش رادیولوژی مداخلهای بیمارستان و توسط یک تیم پزشکی متخصص شامل رادیولوژیست مداخلهای، پرستاران و تکنسینهای رادیولوژی انجام میشود. بیمار روی یک تخت مخصوص دراز میکشد و ناحیه ورود کاتتر (معمولاً کشاله ران) ضدعفونی و بیحس میشود. در برخی موارد، ممکن است از بیحسی موضعی همراه با آرامبخش داخل وریدی برای راحتی بیشتر بیمار استفاده شود.
پس از بیحسی موضعی، پزشک یک برش کوچک در پوست ایجاد کرده و از طریق آن یک سوزن وارد شریان فمورال میکند. سپس، یک سیم راهنما از طریق سوزن وارد شریان شده و سوزن خارج میشود. یک کاتتر (لوله نازک و انعطافپذیر) روی سیم راهنما به داخل شریان هدایت میشود. پزشک با استفاده از تصاویر فلوروسکوپی (تصویربرداری با اشعه ایکس به صورت زنده) مسیر حرکت کاتتر را دنبال میکند تا آن را به سمت شریانهای کبدی و در نهایت، شریانهای تغذیهکننده تومور هدایت کند.
هنگامی که کاتتر به محل مورد نظر رسید، از طریق آن ماده حاجب (مادهای که در تصاویر اشعه ایکس دیده میشود) تزریق میشود. این کار به پزشک کمک میکند تا عروق خونی تومور را شناسایی کرده و مطمئن شود که کاتتر در موقعیت مناسب قرار دارد. سپس، داروی شیمیدرمانی به طور مستقیم از طریق کاتتر در داخل یا نزدیک تومور تزریق میشود. نوع و دوز داروی شیمیدرمانی بسته به نوع تومور و پروتکل درمانی تعیین میشود.
پس از تزریق داروی شیمیدرمانی، مواد آمبولیزان (مانند ذرات کوچک، میکرو sphere ها یا فوم) از طریق همان کاتتر تزریق میشوند. این مواد باعث انسداد جریان خون در شریانهای تغذیهکننده تومور میشوند. پزشک با استفاده از تصاویر فلوروسکوپی، روند آمبولیزاسیون را نظارت میکند تا از انسداد مؤثر عروق تومور و حفظ جریان خون در سایر قسمتهای سالم کبد اطمینان حاصل کند.
پس از اتمام تزریق مواد آمبولیزان، کاتتر به آرامی از بدن خارج شده و محل ورود کاتتر با فشار بسته میشود تا از خونریزی جلوگیری شود. در نهایت، یک پانسمان استریل روی محل برش قرار داده میشود. کل فرآیند کموآمبولیزاسیون معمولاً بین 1 تا 3 ساعت طول میکشد، اما بسته به پیچیدگی مورد ممکن است بیشتر یا کمتر زمان ببرد.
مزایای کموآمبولیزاسیون تومورهای کبدی نسبت به سایر روشهای درمانی
کموآمبولیزاسیون تومورهای کبدی به عنوان یک روش درمانی مداخلهای، دارای مزایای متعددی نسبت به سایر روشهای درمانی برای تومورهای کبد است. یکی از مهمترین مزایای آن، امکان ارائه شیمیدرمانی موضعی با غلظت بالا به طور مستقیم در محل تومور است. این امر باعث میشود تا اثربخشی داروهای ضد سرطان در محل تومور به حداکثر برسد و در عین حال، میزان داروهایی که به سایر نقاط بدن میرسد و عوارض جانبی سیستمیک را ایجاد میکند، به طور قابل توجهی کاهش یابد.
مزیت دیگر کموآمبولیزاسیون، ترکیب آن با آمبولیزاسیون (انسداد عروق) است. با مسدود کردن شریانهای تغذیهکننده تومور، جریان خون و مواد مغذی به تومور قطع میشود و این امر به کنترل رشد تومور و تخریب سلولهای سرطانی کمک میکند. این اثر دوگانه (شیمیدرمانی موضعی و قطع خونرسانی) باعث میشود تا کموآمبولیزاسیون یک روش درمانی مؤثر برای کنترل تومورهای کبد باشد.
کموآمبولیزاسیون یک روش کم تهاجمی است. در مقایسه با جراحی باز که نیاز به برش بزرگ و بستری طولانی مدت دارد، کموآمبولیزاسیون از طریق یک برش کوچک در پوست و با استفاده از کاتر انجام میشود. این امر منجر به درد کمتر، جای زخم کوچکتر و دوره نقاهت کوتاهتر برای بیمار میشود. همچنین، خطر عفونت و سایر عوارض جراحی در کموآمبولیزاسیون به طور قابل توجهی کمتر است.
کموآمبولیزاسیون میتواند یک گزینه درمانی مناسب برای بیمارانی باشد که تومور آنها غیرقابل جراحی است (به دلیل اندازه بزرگ، محل نامناسب یا وجود تومورهای متعدد) یا در انتظار پیوند کبد هستند تا رشد تومور را کنترل کنند (به عنوان درمان پل زدن). همچنین، در مواردی که متاستازهای کبدی از سایر نقاط بدن وجود دارند و امکان برداشتن آنها با جراحی وجود ندارد، کموآمبولیزاسیون میتواند به کنترل رشد تومورها و بهبود کیفیت زندگی بیماران کمک کند.
در مقایسه با شیمیدرمانی سیستمیک که داروها از طریق خون در سراسر بدن پخش میشوند و میتوانند عوارض جانبی گستردهای ایجاد کنند، کموآمبولیزاسیون با هدف قرار دادن مستقیم تومور، عوارض جانبی سیستمیک را به حداقل میرساند. اگرچه عوارض جانبی موضعی مانند درد در ناحیه شکم، تهوع، تب و خستگی ممکن است رخ دهد، اما معمولاً خفیف تا متوسط هستند و به خوبی قابل مدیریت میباشند.
به طور خلاصه، مزایای کموآمبولیزاسیون تومورهای کبدی عبارتند از:
- ارائه شیمیدرمانی موضعی با غلظت بالا در محل تومور
- انسداد عروق تغذیهکننده تومور و قطع خونرسانی به آن
- روش کم تهاجمی با درد و دوره نقاهت کمتر نسبت به جراحی
- گزینه درمانی برای تومورهای غیرقابل جراحی و متاستازهای کبدی
- کاهش عوارض جانبی سیستمیک در مقایسه با شیمیدرمانی سیستمیک
این مزایا باعث شده است تا کموآمبولیزاسیون به یک روش درمانی مهم و پرکاربرد در مدیریت تومورهای کبدی تبدیل شود.
عوارض جانبی احتمالی کموآمبولیزاسیون تومورهای کبدی و نحوه مدیریت آنها
اگرچه کموآمبولیزاسیون تومورهای کبدی به طور کلی یک روش ایمن محسوب میشود، اما مانند هر روش درمانی دیگری، ممکن است با برخی عوارض جانبی همراه باشد. شایعترین عوارض جانبی پس از کموآمبولیزاسیون، سندرم پس از آمبولیزاسیون (Post-embolization syndrome) است که معمولاً شامل درد در ناحیه شکم (به ویژه در سمت راست و بالای شکم)، تهوع، استفراغ، تب خفیف و احساس خستگی میشود. این علائم معمولاً طی چند روز تا یک هفته پس از پروسه به خودی خود برطرف میشوند و میتوان با داروهای مسکن، ضد تهوع و تببر آنها را مدیریت کرد.
عوارض جانبی موضعی در محل ورود کاتتر نیز ممکن است رخ دهد، از جمله درد، کبودی یا هماتوم (تجمع خون زیر پوست). این عوارض معمولاً خفیف هستند و با مراقبتهای موضعی مانند استفاده از کمپرس سرد و استراحت برطرف میشوند. در موارد نادر، ممکن است عفونت در محل ورود کاتتر رخ دهد که نیاز به درمان با آنتیبیوتیک دارد.
عوارض جانبی ناشی از داروی شیمیدرمانی مورد استفاده نیز ممکن است رخ دهد، اما به دلیل تزریق موضعی دارو، معمولاً خفیفتر از عوارض شیمیدرمانی سیستمیک هستند. این عوارض میتوانند شامل ریزش موقت مو، کاهش اشتها، تغییر در حس چشایی و خستگی باشند. پزشک معالج در مورد عوارض جانبی احتمالی داروی خاص مورد استفاده با بیمار صحبت خواهد کرد.
عوارض جانبی جدیتر کموآمبولیزاسیون تومورهای کبدی نادر هستند، اما میتوانند شامل آسیب به کبد (نارسایی کبدی)، آسیب به کلیهها، عفونتهای جدی، خونریزی غیرقابل کنترل و آمبولی ریه باشند. خطر این عوارض در بیمارانی که عملکرد کبد آنها به شدت مختل است یا دارای بیماریهای زمینهای جدی هستند، ممکن است بیشتر باشد.
برای مدیریت عوارض جانبی پس از کموآمبولیزاسیون، پزشک معمولاً دستورالعملهای خاصی را به بیمار ارائه میدهد. این دستورالعملها ممکن است شامل مصرف داروهای مسکن و ضد تهوع طبق تجویز پزشک، استراحت کافی، نوشیدن مایعات فراوان و پرهیز از فعالیتهای سنگین باشد. بیمار باید به طور مرتب علائم خود را پیگیری کند و در صورت بروز هرگونه علامت نگرانکننده مانند تب بالا، درد شدید شکم، زردی پوست یا چشمها، یا تنگی نفس، فوراً به پزشک خود اطلاع دهد. پیگیری منظم با پزشک پس از کموآمبولیزاسیون برای ارزیابی اثربخشی درمان و مدیریت هرگونه عارضه جانبی احتمالی بسیار مهم است.
مراقبتهای پس از انجام کموآمبولیزاسیون تومورهای کبدی
پس از انجام کموآمبولیزاسیون تومورهای کبدی، مراقبتهای مناسب برای بهبودی سریع و جلوگیری از عوارض احتمالی بسیار مهم است. بیمار معمولاً برای چند ساعت در بیمارستان تحت نظر قرار میگیرد تا علائم حیاتی او (مانند فشار خون، ضربان قلب و تنفس) کنترل شود و از عدم وجود عوارض فوری مانند خونریزی در محل ورود کاتتر اطمینان حاصل شود.
به بیمار توصیه میشود که در روز انجام کموآمبولیزاسیون استراحت کند و از انجام فعالیتهای سنگین خودداری نماید. محل ورود کاتتر باید تمیز و خشک نگه داشته شود و پانسمان آن طبق دستور پزشک تعویض شود. بیمار باید به طور مرتب محل برش را از نظر علائم عفونت مانند قرمزی، تورم، درد یا ترشح بررسی کند و در صورت مشاهده هر یک از این علائم، به پزشک خود اطلاع دهد. معمولاً توصیه میشود که بیمار برای چند روز از خیساندن محل برش در آب (مانند حمام طولانی یا استخر) خودداری کند.
مدیریت درد پس از کموآمبولیزاسیون بسیار مهم است. درد در ناحیه شکم شایع است و پزشک معمولاً داروهای مسکن مناسب را برای بیمار تجویز میکند. بیمار باید داروها را طبق دستور پزشک مصرف کند و در صورت عدم تسکین درد یا بدتر شدن آن، به پزشک اطلاع دهد. تهوع و استفراغ نیز از عوارض شایع هستند و پزشک ممکن است داروهای ضد تهوع تجویز کند.
نوشیدن مقدار کافی مایعات پس از کموآمبولیزاسیون برای کمک به دفع مواد حاجب و داروهای شیمیدرمانی از بدن و جلوگیری از کمآبی بسیار مهم است. بیمار باید به توصیههای پزشک در مورد میزان مایعات مصرفی توجه کند. همچنین، رعایت یک رژیم غذایی سبک و قابل هضم در روزهای اول پس از پروسه توصیه میشود.
بیمار باید به هرگونه تغییر در وضعیت خود، مانند تب بالا، درد شدید شکم، زردی پوست یا چشمها، تنگی نفس یا درد قفسه سینه توجه کند و در صورت بروز این علائم، فوراً به دنبال مراقبتهای پزشکی باشد. پیگیری منظم با پزشک معالج طبق برنامه تعیین شده نیز از اهمیت بالایی برخوردار است. در این جلسات، پزشک وضعیت بیمار را ارزیابی کرده و در صورت نیاز، تغییراتی در برنامه درمانی ایجاد خواهد کرد. رعایت دقیق این مراقبتهای پس از کموآمبولیزاسیون میتواند به بهبودی کامل و جلوگیری از بروز عوارض جانبی کمک کند و نتایج بلندمدت درمان را بهبود بخشد.
نتیجهگیری
کموآمبولیزاسیون تومورهای کبدی یک روش درمانی مداخلهای پیشرفته است که با ترکیب شیمیدرمانی موضعی و انسداد عروق، نقش مهمی در مدیریت تومورهای اولیه و ثانویه کبد ایفا میکند. این روش به ویژه در مواردی که جراحی امکانپذیر نیست یا تومورها متعدد هستند، یک گزینه درمانی ارزشمند به شمار میرود. مزایای کموآمبولیزاسیون شامل ارائه غلظت بالای دارو در محل تومور، کاهش عوارض جانبی سیستمیک و کم تهاجمی بودن آن است.
اگرچه کموآمبولیزاسیون به طور کلی ایمن است، اما ممکن است با عوارض جانبی همراه باشد که بیشتر آنها خفیف تا متوسط هستند و با مراقبتهای مناسب قابل مدیریت میباشند. آمادگیهای دقیق قبل از پروسه و رعایت دستورالعملهای پزشک پس از آن، نقش مهمی در موفقیت درمان و کاهش خطر عوارض دارد.
پیشرفتهای مداوم در تکنیکها و مواد مورد استفاده در کموآمبولیزاسیون، این روش را به یک ابزار قدرتمند در زرادخانه درمانی سرطان کبد تبدیل کرده است. با ارزیابی دقیق بیماران و انتخاب مناسبترین نوع کموآمبولیزاسیون، میتوان به کنترل رشد تومور، بهبود کیفیت زندگی و افزایش طول عمر بیماران مبتلا به تومورهای کبدی کمک کرد.

دکتر حسین قناعتی، متخصص رادیولوژی با سابقه طولانی در زمینه تصویربرداری پزشکی، یکی از پزشکان برجسته در این حوزه به شمار میآیند. ایشان با بهرهگیری از دانش و تجربهی گسترده خود، خدمات تشخیصی دقیقی را به بیماران ارائه میدهند. دکتر قناعتی علاوه بر فعالیت بالینی، به پژوهش و آموزش در زمینه رادیولوژی نیز مشغول هستند و مقالات و ترجمههای متعددی در این زمینه به چاپ رساندهاند.
سوالات متداول
کموآمبولیزاسیون تومورهای کبدی برای چه نوع تومورهایی استفاده میشود؟
کموآمبولیزاسیون تومورهای کبدی عمدتاً برای درمان کارسینوم هپاتوسلولار (HCC)، که شایعترین نوع سرطان اولیه کبد است، و همچنین متاستازهای کبدی (تومورهای ثانویه که از سایر نقاط بدن به کبد گسترش یافتهاند، مانند سرطان روده بزرگ یا تومورهای نورواندوکرین) استفاده میشود. این روش معمولاً در مواردی به کار میرود که تومورها غیرقابل جراحی هستند یا بیمار در انتظار پیوند کبد است.
آیا کموآمبولیزاسیون تومورهای کبدی دردناک است؟
انجام کموآمبولیزاسیون تومورهای کبدی معمولاً با درد زیادی همراه نیست. قبل از شروع پروسه، ناحیه ورود کاتتر با استفاده از بیحسی موضعی بیحس میشود. ممکن است در حین هدایت کاتتر یا تزریق مواد، بیمار احساس فشار یا ناراحتی خفیفی داشته باشد. پس از پروسه، درد در ناحیه شکم شایع است که معمولاً با داروهای مسکن قابل کنترل است.
چه مدت پس از کموآمبولیزاسیون تومورهای کبدی میتوان به فعالیتهای عادی بازگشت؟
دوره نقاهت پس از کموآمبولیزاسیون تومورهای کبدی معمولاً کوتاه است. بیشتر بیماران میتوانند طی چند روز تا یک هفته به تدریج فعالیتهای سبک روزانه خود را از سر بگیرند. با این حال، توصیه میشود که حداقل برای یک هفته از انجام فعالیتهای سنگین و بلند کردن اجسام سنگین خودداری شود. پزشک معالج بر اساس وضعیت فردی بیمار، دستورالعملهای دقیقتری را ارائه خواهد داد.
آیا کموآمبولیزاسیون تومورهای کبدی باعث از بین رفتن کامل تومور میشود؟
در برخی موارد، کموآمبولیزاسیون میتواند منجر به از بین رفتن کامل تومورهای کوچک شود. با این حال، در بسیاری از موارد، هدف از کموآمبولیزاسیون کنترل رشد تومور، کاهش اندازه آن و بهبود علائم بیماری است. بسته به پاسخ تومور به درمان، ممکن است نیاز به انجام جلسات کموآمبولیزاسیون مکرر باشد.